
本节课程主要从以下三个方面进行讨论:
• 病例介绍
• EBUS的图像特点(B模式、EBUS-GS)
• 提高EBUS质量的环节(EBUS-TBNA & EBUS-GS)
一、病例介绍
> 基本信息:
患者男,62岁。既往高血压史。吸烟史30包年,戒烟10年。 因咳嗽、咯血半月于2020-10-02入院。院外CT示右肺下叶占位伴右肺门及纵隔淋巴结肿大。
> 辅助检查
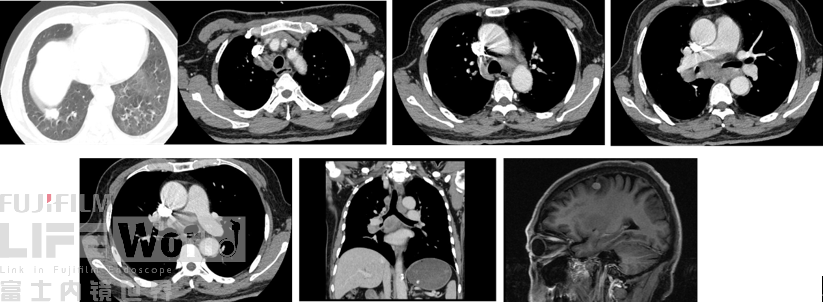
- 入院后CT检查描述:CT显示右下肺有一小结节,纵隔窗可以看到II区、4L区、7区淋巴结肿大
- 脑磁共振显示有一明显转移灶。
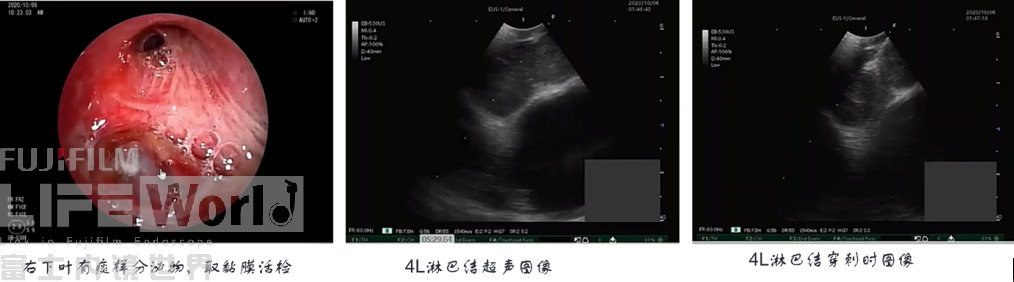
> 常规+超声支气管镜检查
行常规支气管镜检查并于右下叶进行刷检,于4L及7组淋巴结行EBUS-TBNA。(视频中有全程录像)
> 病理结果
(4L纵隔淋巴结)血块及少量淋巴组织中见游离异型上皮细胞团,呈腺样排列,结合免疫组化结果,CK5/6(-),CK7(少部分+),TIF-1(部分弱+),NapsinA(-),Ki67(少部分细胞+),P40(-),CD56(-)倾向腺癌。
> 最终诊断
- 右肺腺癌(T1N3M1b,IVa期)
- 高血压病
> 治疗
- 培美曲塞+顺铂化疗四周期
- 序贯奥希替尼
> 最近一次随访
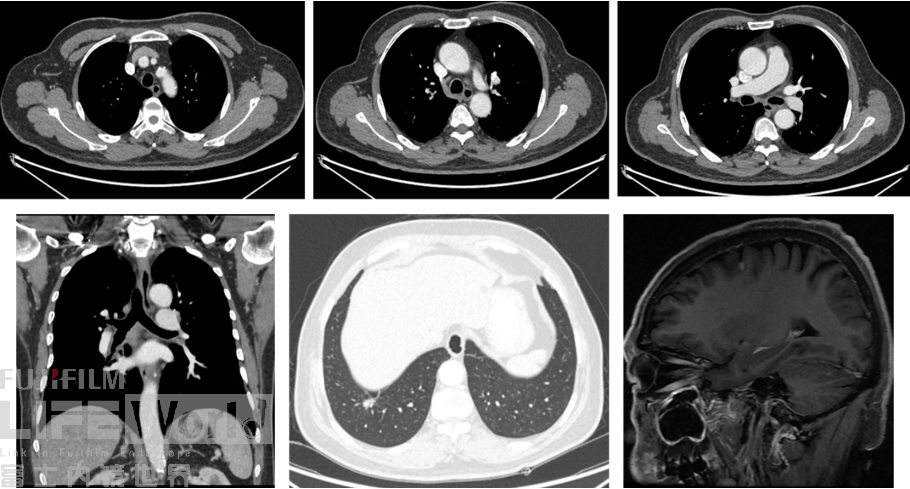
纵隔窗2区、4L区、7区淋巴结明显缩小,变为点状不明显病灶。右中间段支气管通畅,右下肺病灶变为一个小结节,脑磁共振显示脑转移灶明显缩小。
二、EBUS的图像特点
气道内超声技术EBUS
> 凸面超声convex probe ebus,CP-EBUS
> 环形超声radial ebus (超声微探头)

1、EBUS-TBNA
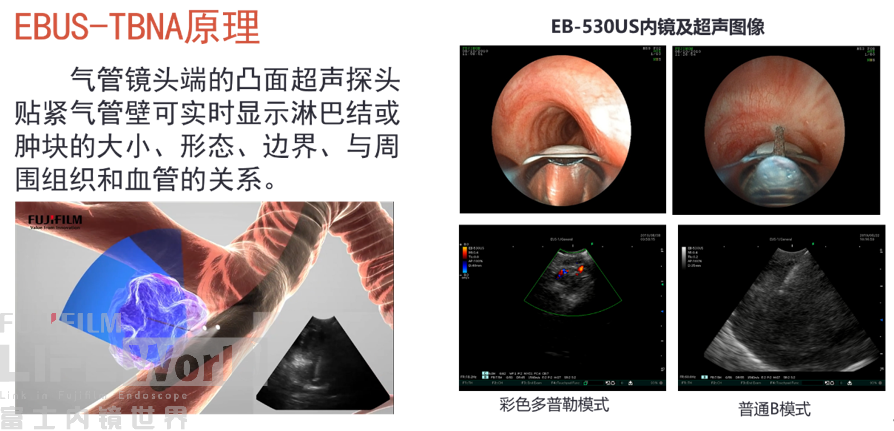
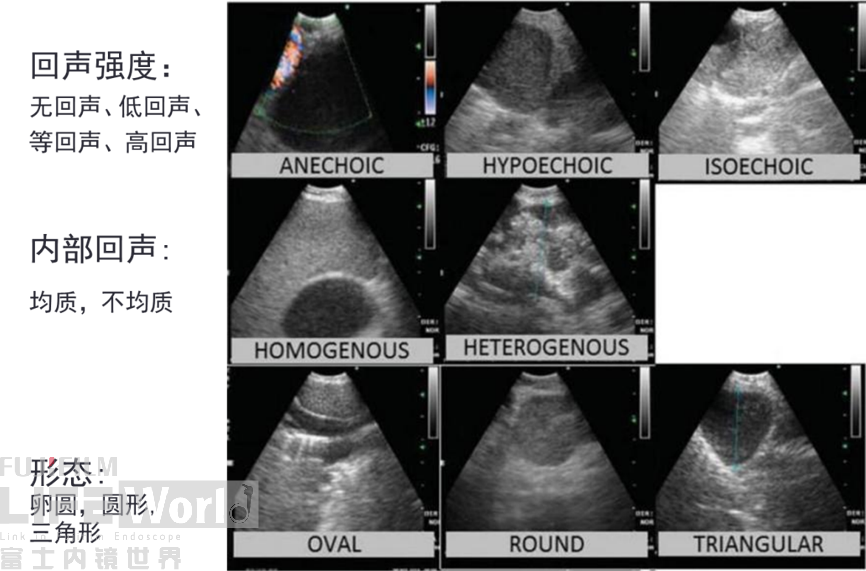
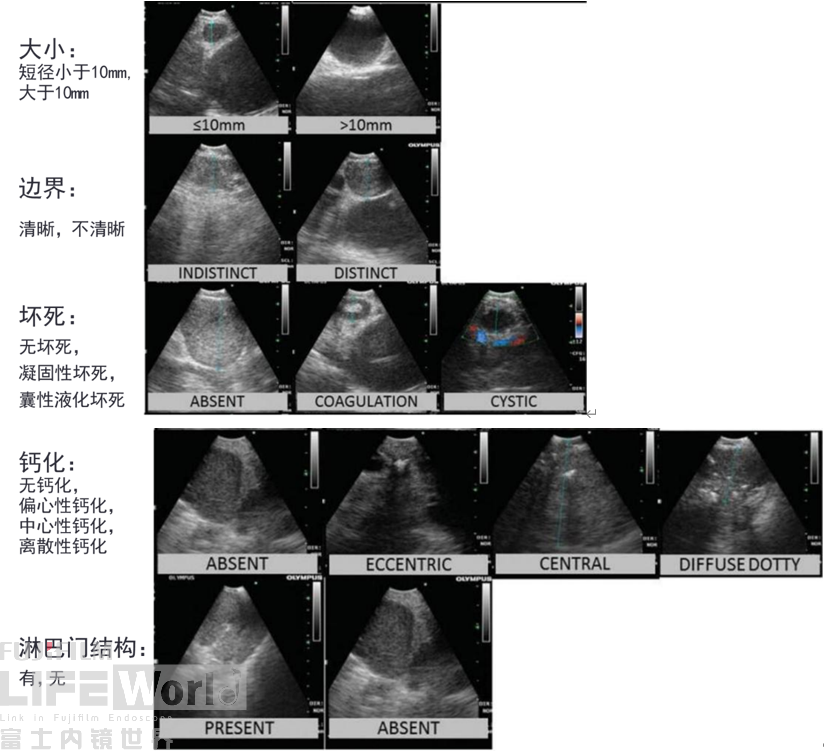
B模式特点:
2) EBUS-GS技术
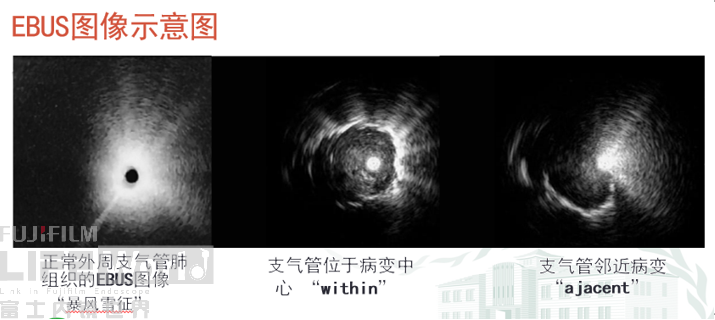
将微型环形扫描超声探 头通过支气管镜进入气管、支气管管腔,通过 环形超声扫描,获得气 管、支气管管壁层次以 及周围相邻脏器的超声 图像,以进行诊断或协助治疗的技术。
三、提高EBUS质量的环节
> EBUS-TBNA
1、定位:
- 仔细读片,提前判断穿刺的难度、成功率;
- 超声探头贴紧管壁,上下左右轻轻转动和调整探头位置,充分观察病变的超声特点。
- 利用弹性模式选择最佳的穿刺区域,常规选择最大截面位。
2、针吸手法:
- 避免在同一位点和角度反复穿刺;
- 每个常规选择前中后3个位置分别进行穿刺;
- 中心坏死明显时,选择病灶边缘处穿刺
3、负压
- 20ml/10ml/5ml,慢抽针芯
4、标本处理
- 组织芯和涂片应常规检测
- TCT:结果不理想。穿刺组织及鞘管冲洗液再行TCT?
5、术者与助手的配合
- 进针时的动作同步:术者可先将针刺入粘膜固定后再进针穿刺。
- 针吸过程中如针的位置发生偏移,助手可适当向前或向后移动镜体下端以调整针的位置。
> EBUS-GS
1、选择合适的病人:
- 中叶(包括舌段)和下叶基底段首选,其次右上叶,最后选择背段和左固有上叶。
- 病灶有支气管通过征首选。
- 特别靠近胸膜的建议首选经皮穿刺。
2、寻找病灶
- 术前仔细阅读薄层CT片,选择虚拟导航或手工导航。
- 气管镜到达最远端气管后,插入超声探头,远端不可见位置可能仍有气管分支。在一次插入未探及病变的情况下,先将探头稍退出然后调整插入方向继续探寻病变。
3、活检装置:
- 刷、钳、刮匙, FlexNeedle。
4、活检过程:鞘管的固定、活检
- 专人固定,专人活检,保证位置不发生变动。
- 超声探头反复确诊位置。
- 多位点活检
- 活检手法