Join us you will be able to get the following rights
Get fresh academic and clinical information
Sign up for exclusive endoscopy contests and training courses
Use online training software
Watch the LIVE of academic conferences and surgery
超声内镜经典病例:纵隔里的“彩虹糖”
超声内镜经典病例:纵隔里的“彩虹糖”
胡端敏 吴伟 程桂莲 徐丽明
苏州大学附属第二医院 消化科
EUS-FNA是明确纵隔淋巴结性质的有效工具,但如何定位,特别是如何快速找到小于1cm的目标淋巴结,这仍是我们面临的挑战。本期文章尝试绘制一张“探查路线图”,以便EUS术者按图索骥,快速、高效的找到纵隔内的各组淋巴结。
一:纵隔里的“彩虹糖”
纵隔淋巴结探查的基础是解剖,作为一个消化科医师,这是一个相对陌生的区域,国际肺癌研究协会(IASLC)将纵隔淋巴结分为14个区域,分别用不同的颜色球标识出来,乍一看,似乎是一颗颗“彩虹糖”(图1-1),我们不仅要记住这些“彩虹糖”解剖部位,还要熟悉它们在胸部CT上的位置,只有这样,我们才能自信、快速找到它。
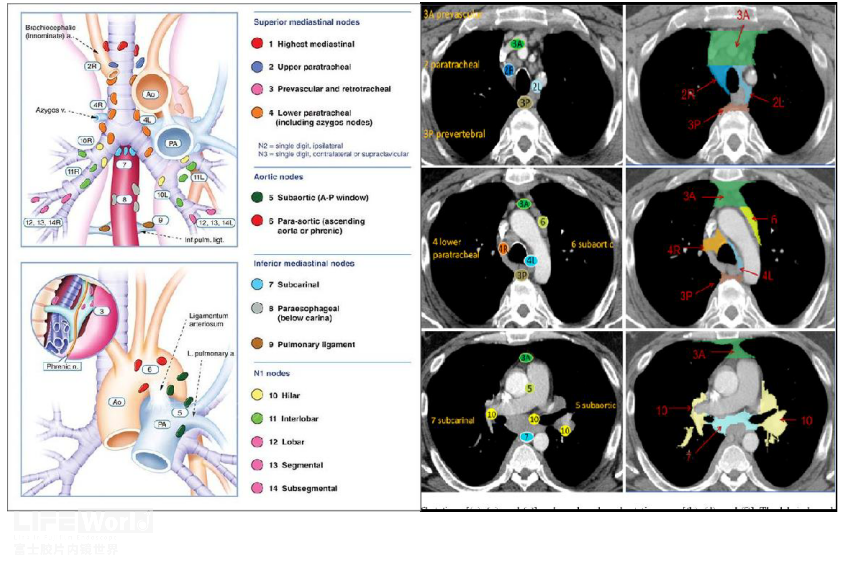
图1-1 纵隔里的淋巴结(彩虹糖)
二:纵隔淋巴结探查策略和经典病例
在了解纵隔淋巴结的解剖学基础后,下面我们一起看看各站淋巴结EUS探查的策略和典型病例。
(一)第1组淋巴结
第1组淋巴结包括下颈部、锁骨上和胸骨切迹淋巴结。其上界是环状软骨下缘,下界为锁骨和胸骨柄的上缘,气管中线作为1R和1L的边界。第1组淋巴结属于体表超声的检查范围,可通过体表超声定位,但EUS对位置较低且藏于深部血管周围的第1组淋巴结具有优势。
下面患者因食道早癌行外科手术(图2-1 A-B),病理为鳞状细胞癌,侵及粘膜下层,患者术后出现吞咽困难,胃镜检查示吻合口狭窄(图2-1 C-D),CT复查发现右侧第1组淋巴结肿大,PETCT提示PDG积聚,考虑转移(图2-1 E-F)。
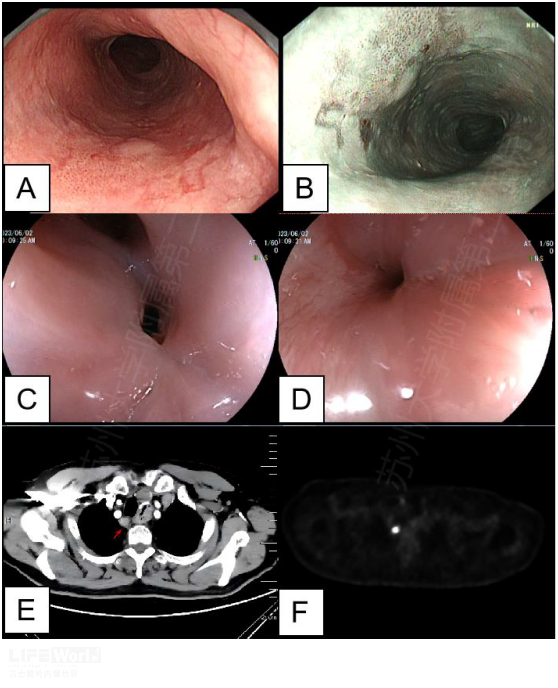
图2-1 A-B 术前胃镜 C-D 术后胃镜 E-F 术后CT和PETCT
故决定对1R组淋巴结行EUS-FNA,我们首先使用水囊扩张吻合口(图2-2A-B),随后EUS沿右侧颈总动脉和颈内静脉探测1R淋巴结并完成穿刺(图2-2 C-D),最终病理证实淋巴结转移。
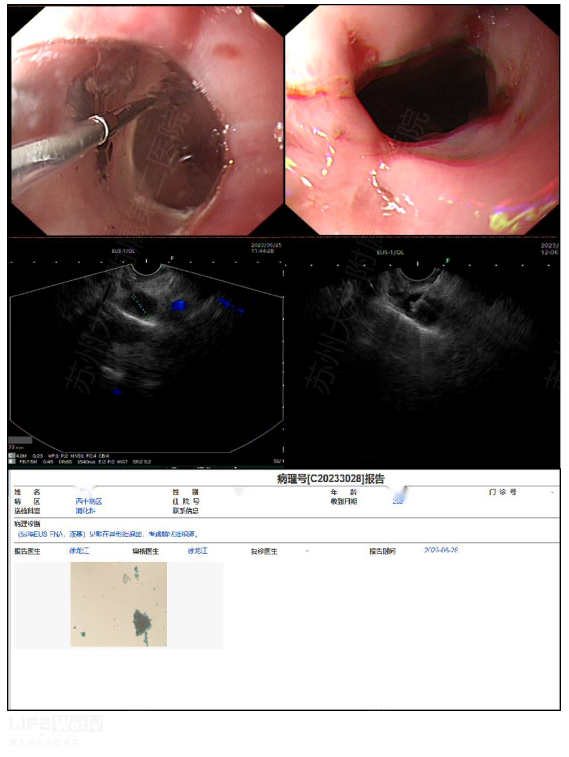
图2-2 A-B 水囊扩张 C-D 第1R组淋巴结的EUS-FNA E 术后病理
(二)第2R组淋巴结
第2组淋巴结又称为上气管旁淋巴结,分为左右两组。右上气管旁淋巴结(2R) 延伸至气管左侧边界。上界:胸骨柄上缘,下界:无名(左头臂)静脉尾缘与气管交水平。(图2-3)。
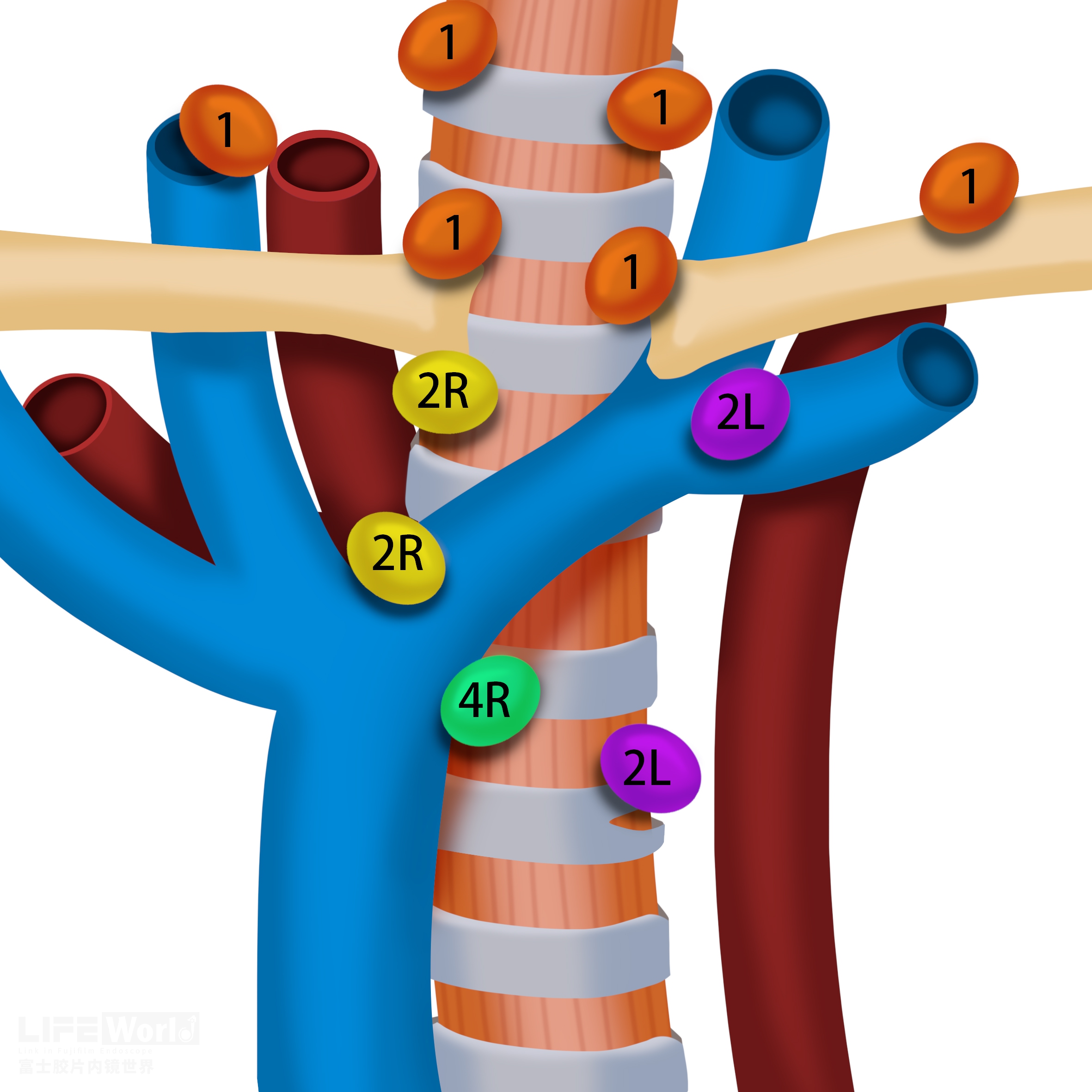
图2-3 第2R和2L淋巴结示意图
下面患者既往肺癌病史,本次PET-CT复查见2R组稍大淋巴结(图2-4),但PDG代谢异常增高,考虑转移,遂完成EUS-FNA,病理证实腺癌。EUS在主动脉弓上显示左颈总动脉后右旋镜身,越过气管(振铃样回声)便可显示第2R组淋巴结(视频2-1)。
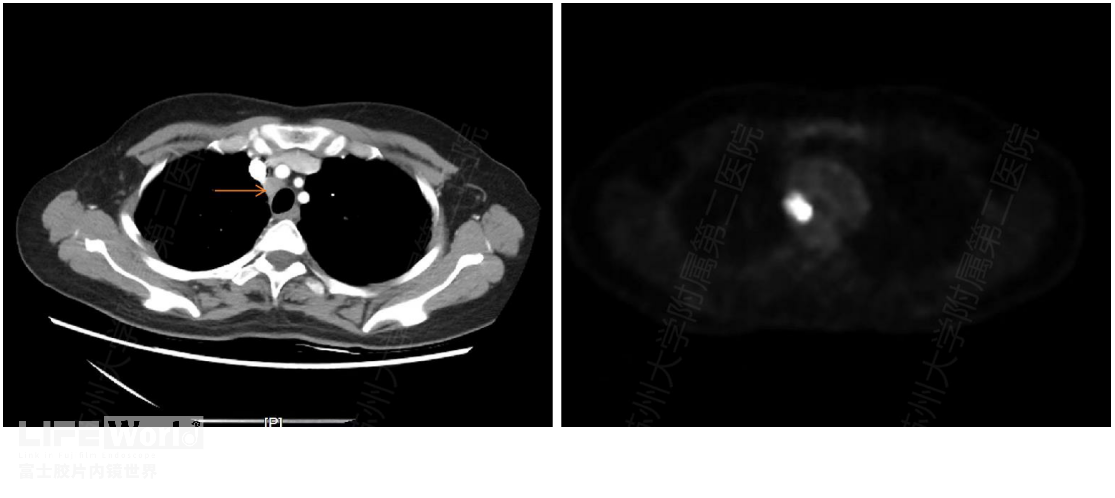
图2-4第2R组淋巴结 A:CT示2R淋巴结(红箭头) B:PET-CT提示PDG代谢异常增高
(三)左上气管旁淋巴结(2L)
左上气管旁淋巴结(2L)位于气管左侧边界左侧。上界:胸骨柄上缘,下界:主动脉弓上缘。第2L组的EUS定位标识为主动脉弓的三大分支,比2R淋巴结更容易探及(图2-5,视频 2-2)。
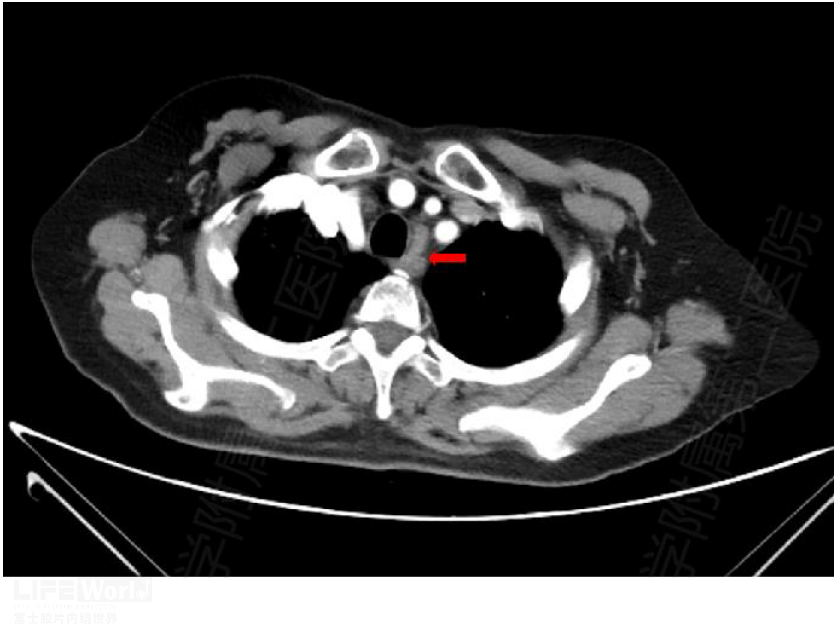
图2-5 第2L组淋巴结
(四)第4R组淋巴结
第4组淋巴结又称下气管旁淋巴结,和第2组淋巴结相似,其同样位于气管周围,但在主动脉弓平面的尾侧。右下气管旁淋巴结(4R)延伸至气管左侧边界。上界:无名(左头臂)静脉尾缘与气管交叉水平,下界:奇静脉下缘。下面患者考虑食道早期,但术前CT发现第4R淋巴结肿大,行EUS-FNA证实为转移淋巴结(图2-6),完成新辅组化疗后淋巴结明显缩小(图2-7)。
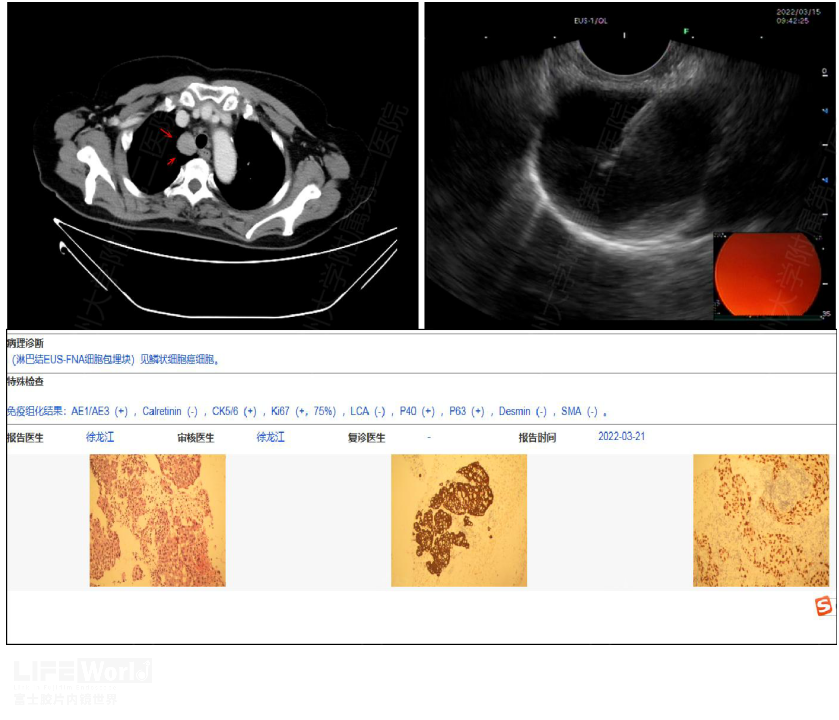
图2-6 CT示肿大的4R淋巴结 B: EUS-FNA C:EUS-FNA病理
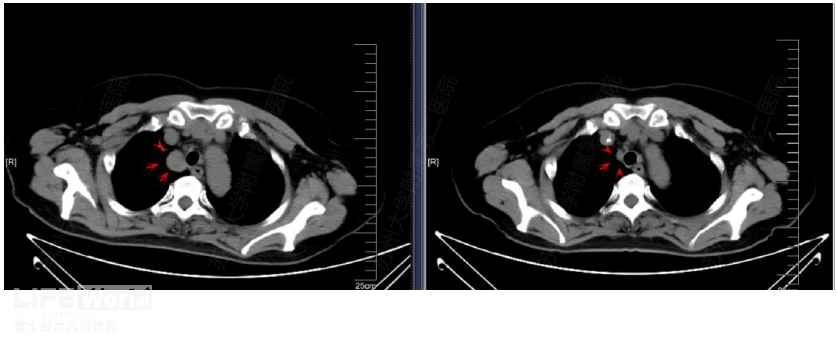
图2-7 转移性4R淋巴结的化疗前后对比(红箭头) A:化疗前 B:化疗后
(五)第4L、5和6组淋巴结
第4L、5和6组淋巴结围绕主动脉-肺动脉窗分布,虽然三者相互邻近,但由于和血管位置关系不同,其穿刺难度迥异。
(1)第4L组淋巴结
第4L组淋巴结位于气管左侧,又被称为左下气管旁淋巴结,包括所有位于肺动脉韧带内侧的气管旁淋巴结。其上界为:主动脉弓上缘,下界:左肺动脉上缘(图2-8)。因4L组淋巴结邻近食管,EUS容易显示(视频2-3)。
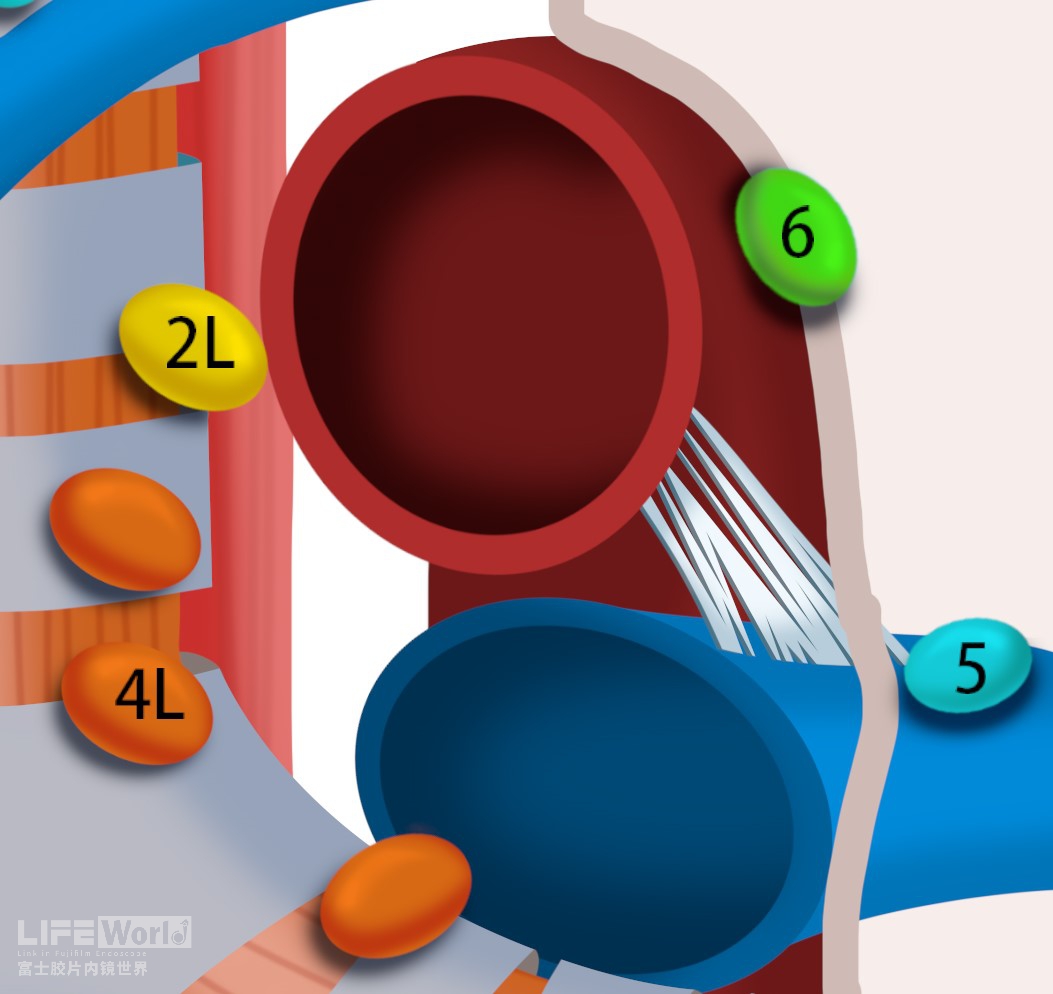
图2-8 第4组和第5、6组淋巴结位置关系
下面的女性患者,三年前因乳腺癌行外科手术,本次CT提示纵隔4L组淋巴结肿大,EUS探查见患者数枚5-8mm的第4L组椭圆型淋巴结,淋巴门消失,EUS-FNA结果证实乳腺癌转移(图2-9)。
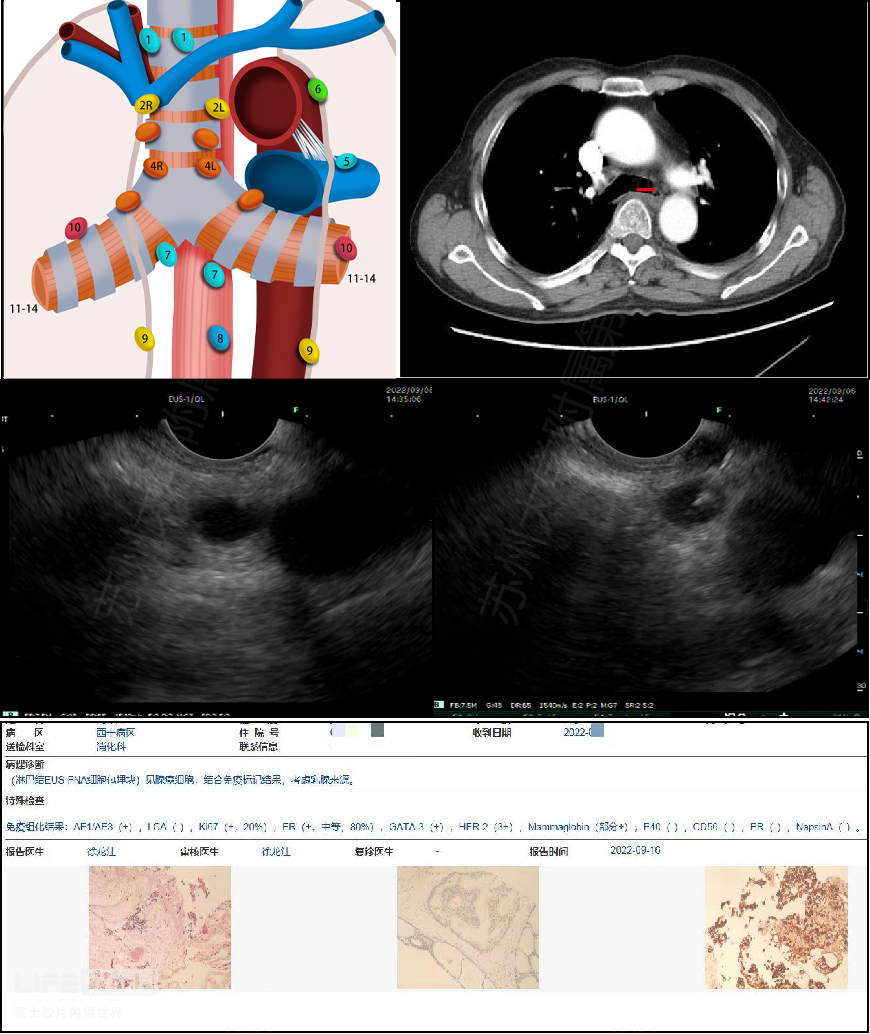
图2-9:A:第4组淋巴的示意图 B:胸部 CT示第4组大小约6mm淋巴结
C-D:EUS下的第4组淋巴结和EUS-FNA E:穿刺病理提示乳腺来源
(2)第5组淋巴结
第5组淋巴结被称为主动脉-肺动脉(Aorta-- Pulmonary artery; AP)窗淋巴结,该淋巴结不在主动脉和左肺动脉之间,而是位于动脉韧带的外侧,支气管超声(EBUS)无法探及,相反,EUS能够发现并越过AP窗进行穿刺(图2-10和视频2-4)。
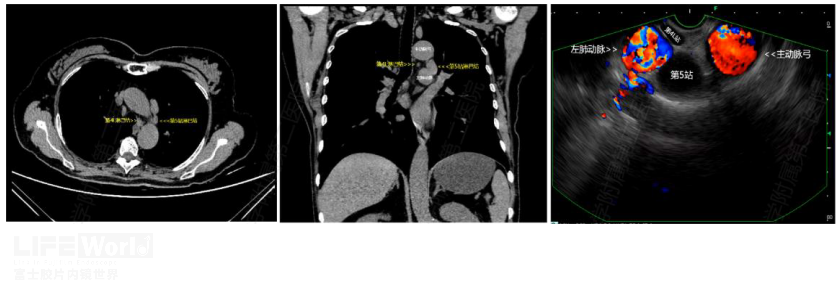
图2-10:第4和第5组淋巴结相对关系图(CT和EUS)
(3)第6组淋巴结
第6组淋巴结又称为主动脉旁淋巴结,该组淋巴结位于升主动脉和主动脉弓的侧前方、主动脉弓上下缘之间。对第6组淋巴结实施EUS-FNA十分困难,必须穿过主动脉弓(图2-11),或采取高位穿刺的方法(图2-12)。
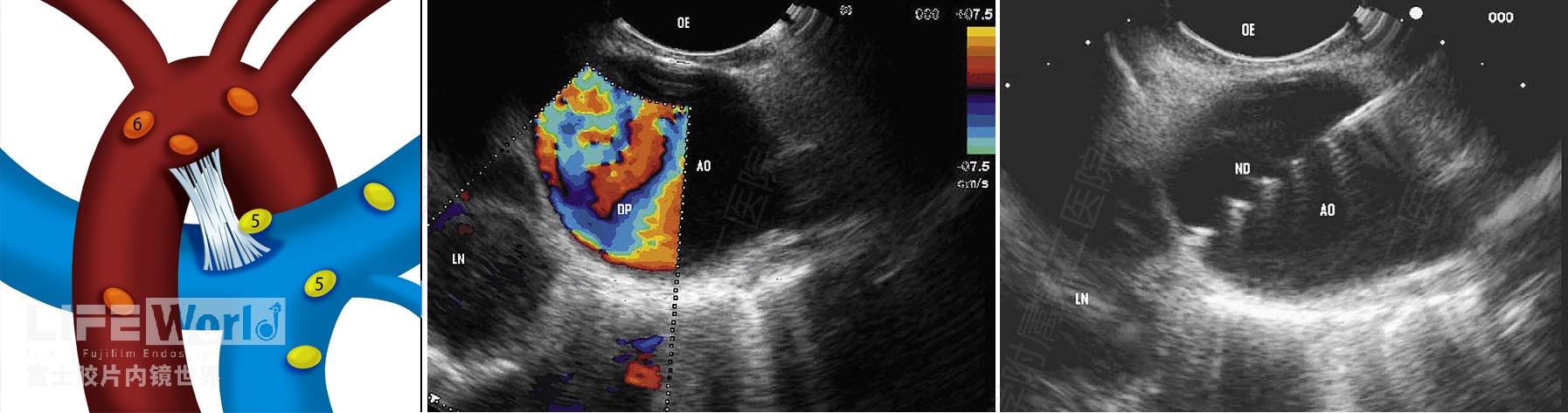
图2-11 A: 第5和6组淋巴结示意图 B-C:穿过主动脉弓对第6组淋巴结行EUS-FNA
(引用至Martin B et al .Volume 69, 345-348 No. 2 : 2009 GIE)
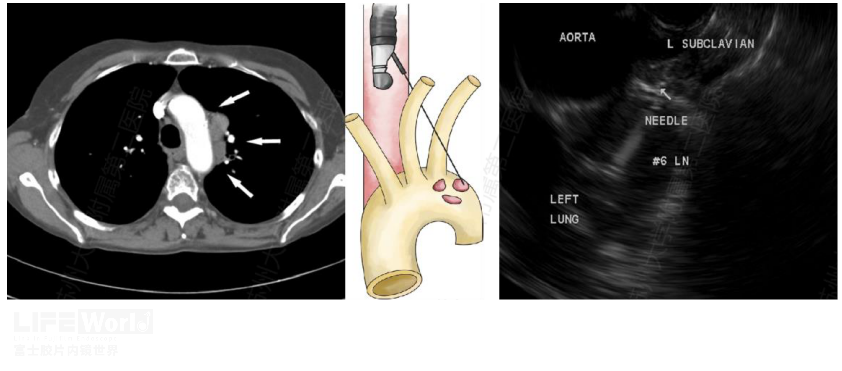
图2-12 避开主动脉弓的第6组淋巴结EUS-FNA
A: CT提示第6组肿大淋巴结 B:高位穿刺示意图 C:对第6组淋巴结高位行EUS-FNA
(引用至 Moishe Liberman et al .Volume 73, 1048-1051 No. 5 : 2011 GIE)
(六)第7组淋巴结
第7组淋巴结又被称为隆突下淋巴结,是肺癌转移的重要一站,也是EUS和EBUS取样最多的靶淋巴结之一。超声内镜下,第7组淋巴结位于左心房头侧,右肺动脉和探头之间(图2-13)。
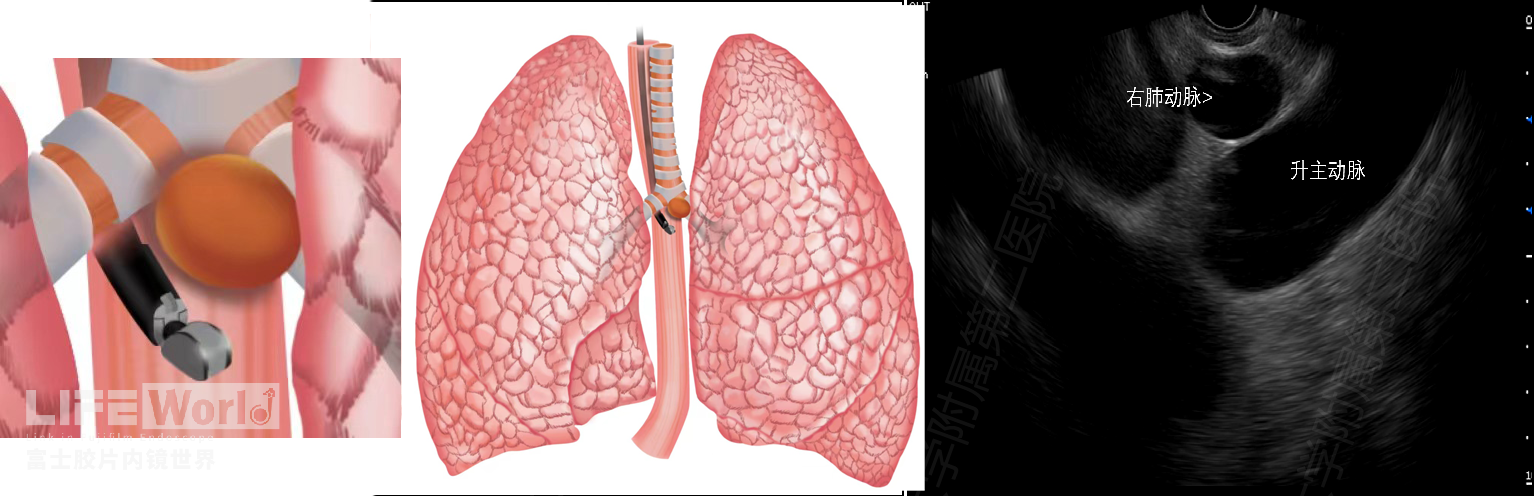
图2-13 EUS探头和第7组淋巴结关系示意图
患者,老年女性,常规体检发现右下肺占位伴纵隔和胸膜转移,因病灶邻近食道,故EUS拟经食道穿刺, 但因气体干扰,未谈及肿块,故改行隆起下淋巴结穿刺,结果证实腺癌,免疫组化提示肺来源(图2-14 ,视频2- 5)。
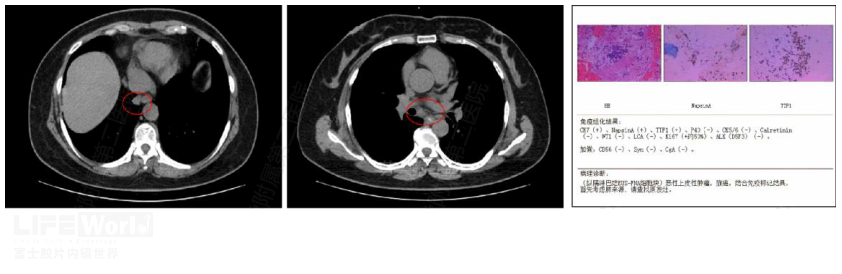
图2-14 右下肺癌伴转移 A:右下肺占位 B:肿大隆突下淋巴结 C:病理结果
(八)第8组淋巴结
第8组淋巴结又被称为食管旁淋巴结,分布于隆突下淋巴结的下方,延伸至膈肌。第8组淋巴结位于下纵隔,是EBUS和纵隔镜无法抵达的区域,因此也是EUS独特、优势靶区。下面患者一年前因食管早癌行ESD手术,术后病理T1a鳞癌,近期PETCT随访发现下纵隔左侧食管旁第8组淋巴结(1厘米)PDG代谢异常增高,考虑转移可能性大,遂完成EUS-FNA,病理证实鳞状细胞癌(图2-15)。
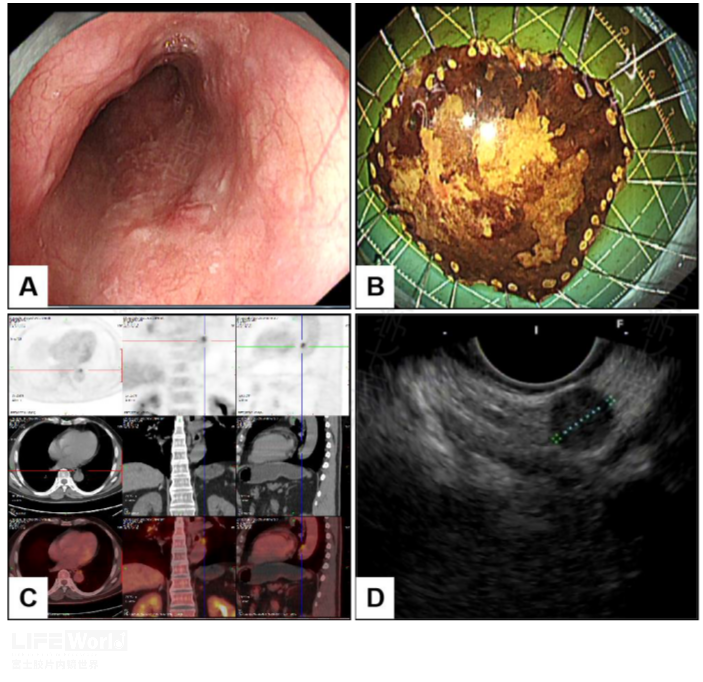
图2-15:第8组淋巴结 A-B:食道早癌行ESD手术,术后病理T1a鳞状细胞癌 C:一年后PETCT见高代谢新发稍大淋巴结 D:EUS探查和穿刺
(九)第9组淋巴结
第9组淋巴结位于肺韧带内,又被称为肺韧带淋巴结,包括后壁和下肺静脉下部的淋巴结。肺韧带是包绕肺门的纵膈胸膜反折后向下的延伸。下面患者常规CT见贲门上方占位(图 2-16 A),但胃镜检查贲门及食道下端黏膜光滑、完整(图2-16 B),超声内镜探查见巨大第9组淋巴结压迫下腔静脉,但内部可见清晰淋巴门结构(图2-16 C),EUS-FNA提示良性淋巴结,目前随访中。
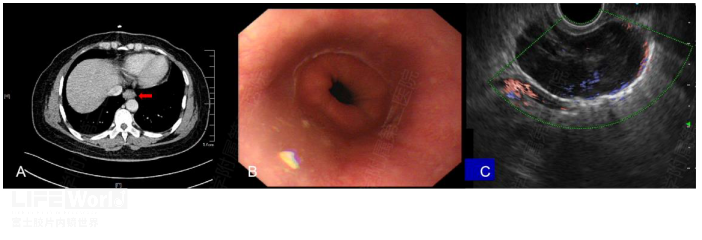
图2-16 A: CT示贲门占位(红箭头) B:内镜贲门及食管下端黏膜完整 C:肿大的第9组淋巴结
(十)第10组淋巴结
第10组淋巴结又被称为肺门淋巴结,包括所有主支气管和肺门血管旁的淋巴结。右侧,从奇静脉弓下缘延伸至叶间区域;左侧,从肺动脉上缘延伸至叶间区域。第10组淋巴结是EBUS的优势区域,EUS需避开支气管和肺门血管方可穿刺,通常仅能探及10L组淋巴结(图 2-17)。
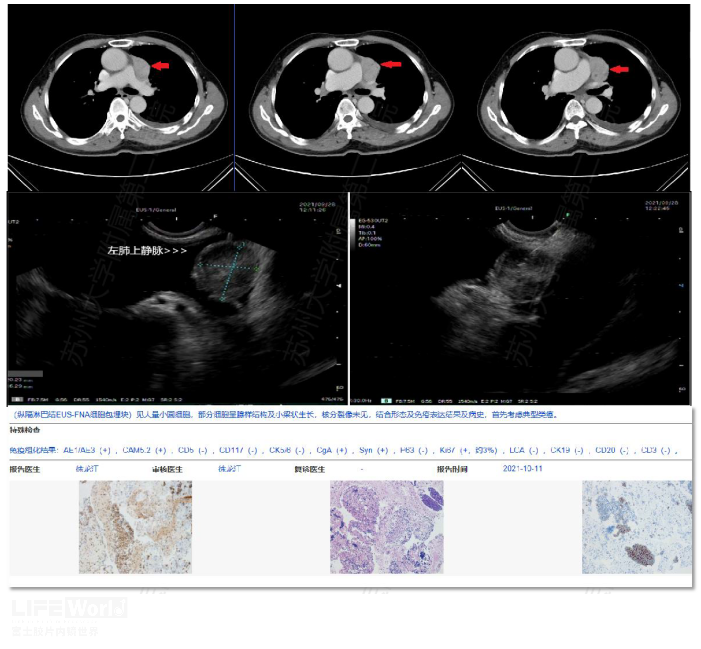
图2-17 第10组淋巴结 图A-C:CT发现肿大的第10L淋巴结 图D-E:避开左上肺静脉完成EUS-FNA 图F:穿刺为转移性类癌
三: 纵隔淋巴结活检,EBUS or EUS?
支气管超声 (Endobronchial ultrasound EBUS)是位于气道的线阵探头,可在超声实时引导下经气道穿刺(EBUS-TBNA),被广泛用于纵隔淋巴结的活检。既然EUS和EBUS均能对纵隔淋巴结进行穿刺,二者究竟孰优孰劣?
国外有学者进行了总结(图 3 -1)。我们可以看到,EUS和EBUS各有优势靶区,二者联合覆盖了几乎全部纵隔淋巴结,具体到某一组,需要多个科室的密切合作,对目标淋巴结位置,毗邻等全面评估后选择最佳工具,最终使患者获益。
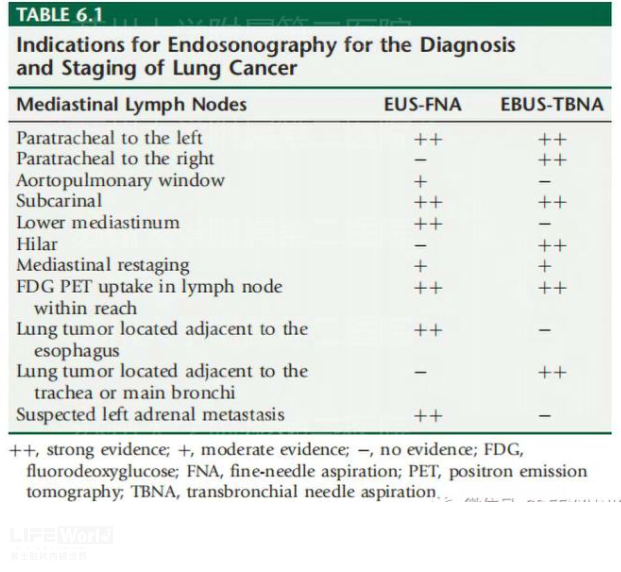
图 3-1 EUS-FNA和EBUS-TBNA与纵隔淋巴结(摘《endosonography》第二版)
日常工作中,我们发现EUS对纵隔淋巴节定性具有极高临床价值,但很遗憾,大部分同道并没意识到这一点。这是因为,传统医学分工上,纵隔淋巴结属于呼吸科或胸外科的邻域,因此相关临床问题首先想到的EBUS,此外、呼吸内镜同行经过多年的努力,已探索出各站淋巴结节的操作路径和规范,绘制了标准EBUS图谱(图3-2)。
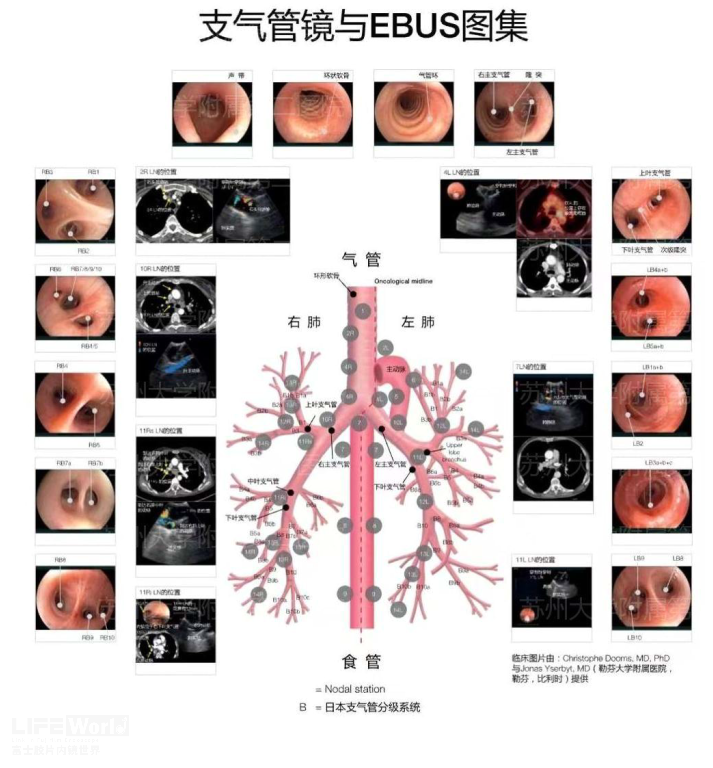
图3-2 EBUS和纵隔淋巴结
虽然EBUS对纵隔淋巴结的穿刺被广为接受,但作为超声内镜术者,难免“王婆卖瓜、自买自夸”。笔者任务,对纵隔淋巴结而言,EUS具有以下优势。(1)EUS对气管分叉以下的第8、9站和动脉韧带外的第5站淋巴结具有独特优势(2)EUS镜身更粗,探头更大,具有160°的超声视野(图3-3,图3-4)。(3)EUS活检孔道更大,可选择更粗的19G FNA或FNB针(4)EUS探查或穿刺不受气管的环状软管影响。(5)因EUS不经过气道,相对而言,对麻醉要求低,病人痛苦更少。(6)对肺癌等疾病,EUS不仅可以探查和穿刺纵隔淋巴结,还能对左肝,腹腔淋巴结,肾上腺进行活检(图3-5)。
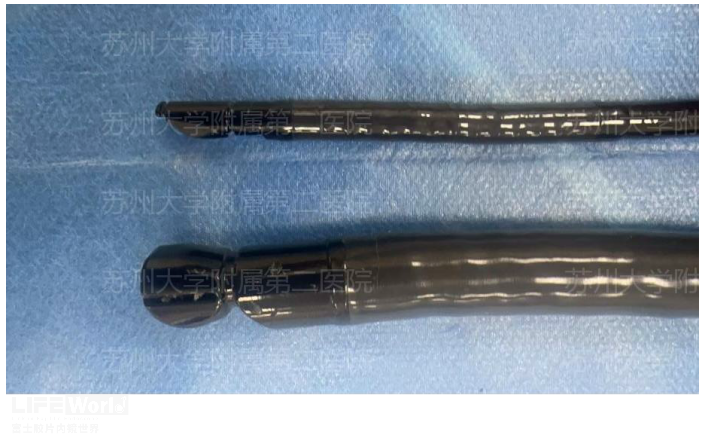
图3-3 EBUS(上)和EUS(下)比较
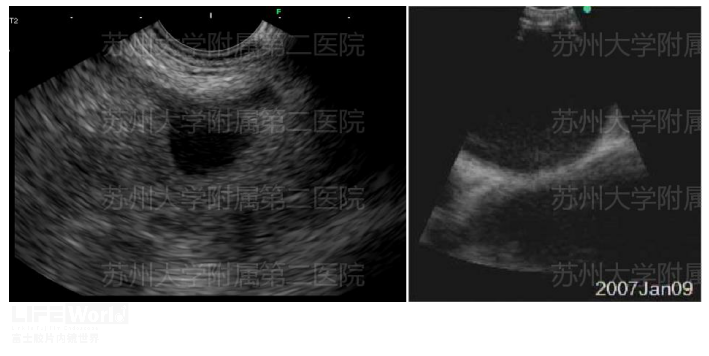
图3-4 EUS(左)和EBUS(右)视野比较
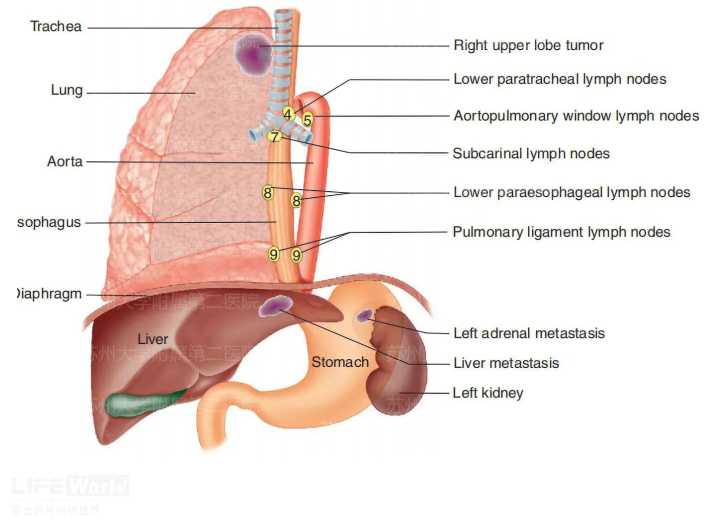
图3-5 EUS-FNA在肺癌诊断和分期中的价值
(摘自《endosonography》第二版)
为了本期文章,团队用了5年时间收集纵隔第1、2L 、2R 、3L 、3R 、4L 、4R 、5 、6、7、 8、 9和10L淋巴结的探查图像和视频,希望兄弟科室能了解EUS对纵隔淋巴结活检的巨大临床价值,此外,我一直想和呼吸内镜同事一样,绘制一张EUS术者的纵隔各站淋巴结图谱,今天终于初步实现了这一目标。
声明
富士胶片内镜世界(LIFE World)所登载的内容及其版权和使用权归作者本人与富士胶片所有。如发现会员擅自复制、更改、公开发表或其他以盈利为目的的使用,富士胶片将追究其法律责任。网站信息中涉及的治疗手技皆为术者个人针对该名患者特定体质及健康状况所采取的手法;术者对器械和药品种类的选择,也受到手术发生时间、地点等诸多因素的影响。因而相关内容及信息仅供会员参考。如盲目使用网站信息中涉及的治疗手技而发生意外,恕富士胶片及本网站对此不承担任何责任。

推荐内容
-
其他2024/09/20超声内镜经典病例:副神经节瘤EUS-FNA作为一种诊断技术,其安全性得到了广泛认可。然而,在本期经典病例中,我们将介绍一种在EUS检查下看似无害,但实际上隐藏着巨大风险的病灶---副神经节瘤。对于EUS术者,能够识别并规避这一“陷阱”具有重要意义。
-
其他2024/04/26经典超声内镜病例:EUS的“心”视野临床工作中,内镜超声(endoscopy ultrasound EUS)经常会“偶遇”非消化系统的异常,比如腹部探查时发现大血管病变,或在盆腔扫描中见到泌尿或生殖系统的占位。本期内容将介绍EUS纵膈探查时的“心”发现,希望带给读者有用信息和点滴启发。
-
其他2024/02/28经典超声内镜病例:千奇百怪的结核结核病历史悠久,尽管抗生素和卡介苗的发明有助于其控制。然而,近20年来,由于免疫缺陷疾病的流行以及耐药菌的增加,结核出现了死灰复燃的趋势。虽然肺是结核病的主要靶器官,但它也可以影响其他多个系统---肺外结核。肺外结核临床表现多样、病理获取困难,且影像学特异性不高,常被误诊为普通炎症或恶性肿瘤。消化道及其周边脏器是结核常见受累部位,包括淋巴结、腹膜、胃肠道和其他实质脏器。本期我们将结合工作中的病例和相关文献,与大家分享内镜超声(EUS)在结核病中的应用。
-
其他2023/05/10经典超声内镜病例:当16B遇到EUS
-
其他2022/04/25经典超声内镜病例:肝脏和肾上腺双原发转移多原发恶性肿瘤(MPMN)是指在患者不同器官同时或先后发生两种或以上的原发恶性肿瘤,临床上易被误诊为肿瘤复发或转移[5]。对于多原发癌的诊断,必须符合以下的标准:(A)每个肿瘤都被病理证实为恶性肿瘤;(B)每个肿瘤必须在解剖学上独立定位;(C)每个肿瘤都必须被排除为其他肿瘤转移。随着诊断技术和预期寿命的不断提高,MPM 发病有增多趋势。据文献报道,结直肠癌、乳腺癌和头颈部癌是最常见的第一原发癌,肺癌、乳腺癌和结直肠癌是最常见的第二原发恶性肿瘤。而最常见的双原发肿瘤是头颈部癌和肺癌的组合以及乳腺癌和妇科癌的组合。
-
其他2022/03/08经典超声内镜病例:腹膜探查及应用腹膜转移癌(Peritoneal Carcinomatosis,PC)又称癌性腹膜炎(图1),临床比较常见,但影像表现复杂多变,容易漏诊误诊。尤其对于原发灶不明的患者,腹膜活检成为后续诊治的关键,但因为腹膜结节通常较小(3-5mm),经体表穿刺困难,很多时候不得不依靠外科手术探查。