作者丨程桂莲,吴伟,徐丽明,胡端敏
来源丨苏州大学附属第二医院消化科
胆、胰超声内镜的检查中,腹主动脉及其分支是重要“地标”,找到它们,EUS就能有的放矢的探查。此外,对于胃癌、胰腺癌等恶性肿瘤,病灶和血管关系是选择治疗方案的重要依据,清晰地显示腹部动脉是EUS判断肿瘤是否侵犯血管的前提。近几年,多项研究表明EUS对判断胃癌淋巴结的转移有极高的准确性,日本学者将与胃癌相关的16站淋巴结分为N1、N2和N3三组,其中N2组位于腹主动脉及其分支周围,故熟知腹主动脉及其分支的探查是EUS能否术前判断胃癌淋巴结转移的关键。当下,腹主动脉及其分支的介入诊疗通常经血管造影方法获得,但EUS引导下的介入也许是未来一种潜在手段。本期微信就腹主动脉及其重要分支的探查技巧作详细叙述。
要完成超声内镜腹部动脉连续探查,首先得熟知腹主动脉及其主要分支结构,腹主动脉在正中线T12水平始于横隔,在正中线偏左侧L4椎体边缘分成左右髂总动脉,它的平均长度10cm,直径约(1.7~2.3厘米),腹主动脉由头侧向足部走向,沿途可分出膈下动脉、腹腔干、肠系膜上动脉、左右肾上腺动脉、左右肾动脉、肠系膜下动脉、左右腰动脉、骶中动脉直至腹主动脉分叉,其中大部分分支在超声胃镜探查过程中均能清晰可见(图1)。
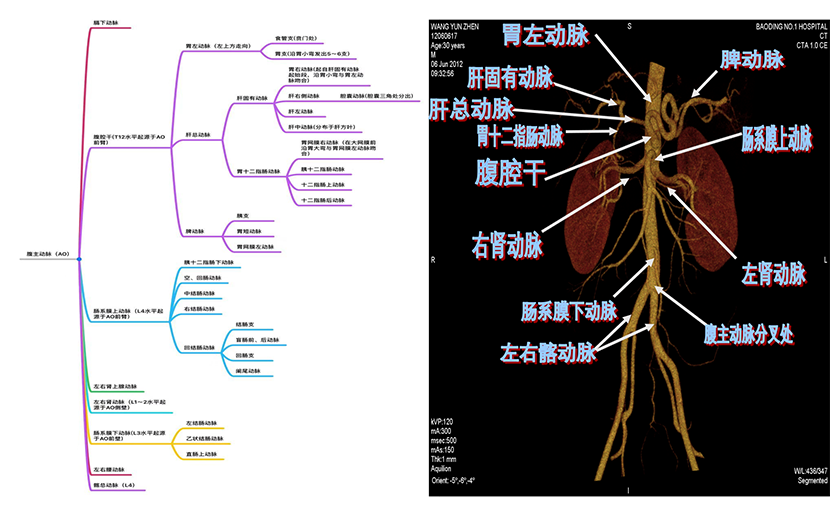
图1
一、腹主动脉的连续探查方法
线阵EUS的 腹主动脉扫查在三个部位进行:胃-食管连接部、十二指肠球部以及十二指肠降部。
1.胃-食管连接部
在该部位腹主动脉探查有两种方法:
方法一:沿着胸主动脉进镜追寻腹主动脉,胸主动脉紧贴食管壁,但腹主动脉逐渐远离胃后壁,其间相隔着胰腺。将探头置于胃食管交界处(距门齿40厘米左右)后壁探及胸主动脉,沿着胸主动脉前进,同时下压大旋键,此时EUS的整个操作过程就像司机爬一座小山(胰腺便是这座小山 图2)。

图2 红线代表胃食管交界处,蓝色箭头指向为EUS探头前进方向,黄色椭圆区域为被比作小山的胰腺。
方法二:在距门齿40cm处找到肝左叶回声,然后顺时针旋转180度即便可找到腹主动脉。探查到腹主动脉后,稍进镜并左右微调镜身,即可发现腹主动脉的两大主要分支(腹腔干及肠系膜上动脉),腹腔干和肠系膜上动脉几乎在同一平面出现,肠系膜上动脉位于腹腔干起始点下方约2厘米。这时腹腔干和肠系膜上动脉的起源被比作手枪的扳机和握把,而胰腺体部两者间穿过(图3)。

图3 腹腔干的两大分支:腹主动脉及肠系膜上动脉(PB;胰体)
左侧膈下动脉位于腹腔干起点正上方(图4),通常情况下需要在腹主动脉前边界上应用彩色多普勒来定位动脉。继续追寻腹腔干,可见腹腔干于腹主动脉分出不久便分出胃左动脉、肝总动脉及脾动脉,其中肝总动脉及脾动脉呈反向走向,胃左动脉朝患者头侧走向(图5)。
其中肝总动脉又分为胃十二指肠动脉和肝固有动脉,肝固有动脉随即分成肝左、肝右、肝中动脉,肝右动脉在进入右肝之前在胆囊三角处分出胆囊动脉,由于动脉走形弯曲同时随着分支逐步细化血管管径变小,血流信号弱,EUS对于细小分支的连续追踪探查较为困难。其中胃十二指肠动脉在脾门静脉汇合的头侧及腹侧左侧由肝总动脉分出,随后可观察到胰十二指肠动脉。但根据解剖结构特点,在肝门处肝固有动脉、门静脉及胆管三者之间的位置固定(图6),此时追寻肝固有动脉同步借助多普勒信号逐步退镜,可观察到肝左、右动脉及胆囊动脉(视频1 )
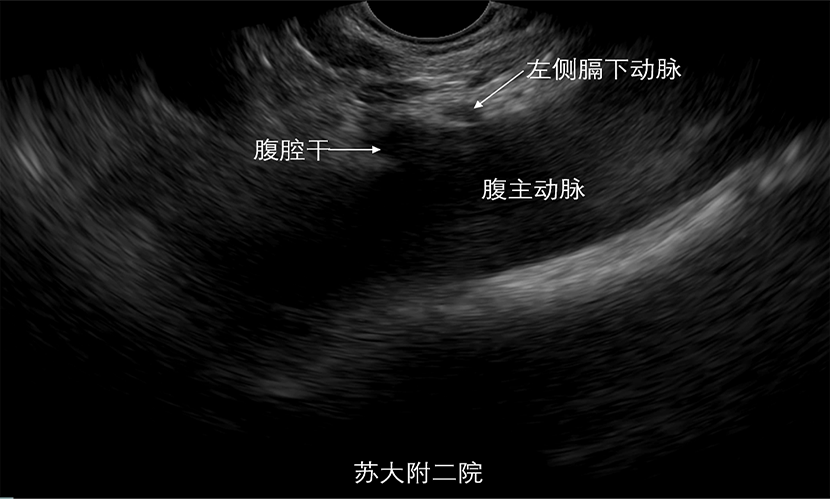
图4 左侧膈下动脉

图5 腹腔干三大分支

图6 (a肝门处肝固有动脉、门静脉及胆总管三者之间关系图 b胃十二指肠动脉分支)
视频1 肝门部动脉的探查
以上部分为在胃食管连接处探查到的胰腺上部腹主动脉及其主要分支的影像。回到腹腔干分出平面,直接进镜约2cm能观察到肠系膜上动脉从腹主动脉前壁分出,胰腺钩突位于肠系膜上动脉和腹主动脉之间,在这个水平上轻微的顺时针和逆时针旋转也能显示右、左肾动脉的起始处,左肾静脉在肠系膜上动脉后方横跨腹主动脉后汇入下腔静脉,此平面微调镜身,可同步观察到脾动静脉、左肾等结构(图7、视频2)。
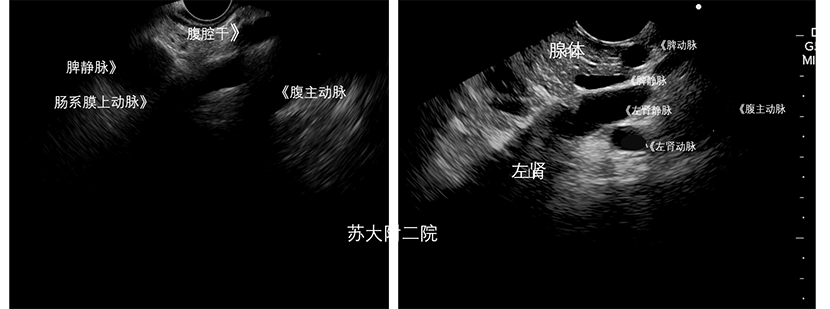
图7 肠系膜上动脉起始处附近的分支血管
视频2 腹膜后腹主动脉的探查
2、十二指肠球部
十二指肠球部起自胃幽门,在胆囊颈的后下方急转成为降部。根据其解剖学特点,在球部对胆管及血管的探查需将探头置于球部小弯侧后壁,球部探查超声图像上,从探头由近至远的顺序分别为胆总管、门静脉及肝固有动脉,确认三者关系后,随即顺时针及逆时针旋转可完成肝外胆道系统、门静脉系统的完整探查(请超链接超声内镜经典病例之门静脉癌栓),腹主动脉平行于门静脉由超声图像的左上角走向右下角,同样顺时针逆时针旋转,可探及腹主动脉的重要分支(图8及视频)。但球部探查过程中是否能清晰显示腹主动脉往往取决于探头的频率、患者体脂含量及组织含水量等多因素。
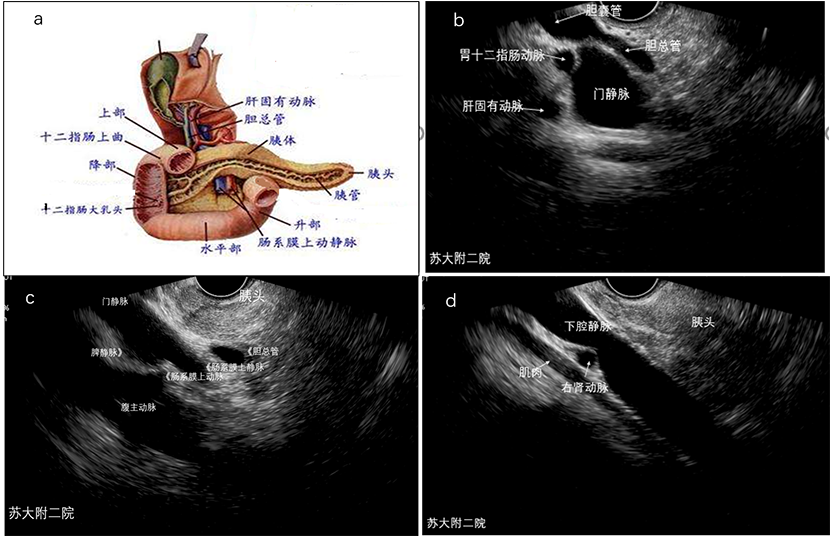
图8 (a十二指肠球部解剖结构;b、c、d球部超声下血管结构)
视频3 球部腹主动脉血管的探查
3、十二指肠降部
十二指肠降部位于腹主动脉右侧,水平部走行于腹主动脉和肠系膜上动脉之间,因此,在十二指肠降部及水平部可清楚显示该部分腹主动脉。探头置于十二指肠降部,腹主动脉平行于探头,超声图像的左侧为腹主动脉远端,上抬大旋键可清晰显示腹主动脉分叉,超声图像的右侧为腹主动脉的近端,如条件较好的状态下,沿着腹主动脉逐步退镜下压大旋钮并左右微调镜身,可连续腹主动脉相关重要分支(图9及视频4)。与腹主动脉走形一致的下腔静脉在该部位同样平行于肠壁,且探查过程中稍旋转镜身便是下降静脉及腹主动脉的切换。正常动脉血管超声表现:形态规则,壁厚,呈白黑白三层结构(分别为内膜、中膜、外膜),且搏动明显;而静脉血管超声表现:形态不规则,壁薄,搏动不明显或因动脉搏动而搏动。当然,最直接的方法是通过多普勒来区分静脉还是动脉(图10及视频5)。
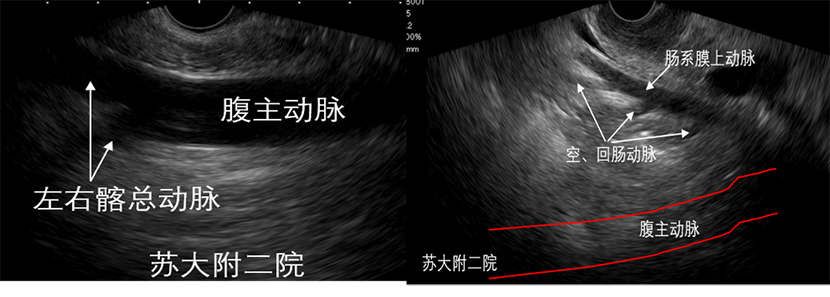
图9 降部探查1
视频4 降部腹主动脉及其分支探查
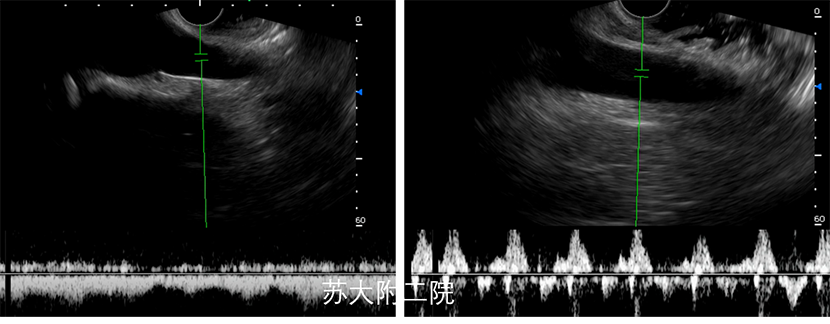
图 10 腹主动脉及下降静脉的频谱多普勒信号(a为下腔静脉;b为腹主动脉)
视频5 下腔静脉及腹主动脉
二、经典病例分享
介绍完腹主动脉及其重要分支连续扫除的基本方法后,接下来看看几个典型的病例。
1. 腹腔干-肠系膜上动动脉共干(Celio-mesenteric Trunk CMT)
胚胎发育时,腹腔动脉起源于原始腹主动脉的4个根,从上到下分别是胃左动脉、肝动脉、脾动脉和肠系膜上动脉,正常发育过程中,第3-4根之间的吻合动脉发生中断,隔离腹腔干与肠系膜上动脉,最终腹腔干和肠系膜上动脉的开口是分开的,而腹侧纵向吻合动脉持续存在是CMT形成的胚胎发生基础。超声内镜探查过程中,可见腹主动脉胰腺上段仅见一根分支,追寻该分支见两根成锐角的动脉,远离探头的一根动脉与正常肠系膜上动脉走形一致,同时沿着腹主动脉探查发现正常肠系膜上动脉起始处未见血管分出(图11及视频6)。

视频6 CMT
2. 动脉粥样硬化
动脉硬化指动脉变性、钙化和纤维增生后形成粥样斑块引起的全身性病变,是心脑缺血性疾病发生的病理基础,当今世界,心脑血管疾病是发生率、致残率和致死率最高的疾病之一。正常动脉管壁由三层结构,超声下表现为高低高三层回声(内膜-中膜-外膜),动脉硬化时超声下动脉壁内中膜增厚,或局部呈混合回声或强回声诊断为斑块(图12)。如行走于实质性脏器的分支血管钙化易被误诊,比如脾动脉钙化易被误诊为胰腺内钙化灶,但动脉壁钙化往往沿血管走形,呈连续性,同时钙化内部可见血流信号(图13)

图12 (a 动脉壁高低高三层回声;b动脉壁钙化(白色箭头处))

图13 (a脾静脉上方正常脾动脉位置见钙化灶且后方伴声影 b连续探查发现钙化为血管壁 CT进一步证实脾动脉全程钙化。)
3. 动脉瘤或动脉迂曲
动脉瘤是一种较为凶险的疾病,多发生于老年男性。欧美国家发病率较高。目前在我国随着人口老龄化进程加快,该病发病率逐年上升。其发病机制常与高血压、动脉硬化、心脏疾病等相关。如病变位于胰腺下段腹主动脉,超声胃镜在十二指肠降部可见局部动脉管壁明显扩张,呈瘤样改变,管壁伴附壁血栓形成,与其正常段动脉外径之比超过1.5:1.(图14)。邻近消化道的血管瘤可压迫消化道隆起导致内镜下表现为粘膜下肿瘤,而一些特殊部位(如胃床区域),除了动脉瘤,还需谨慎脾动脉过度迂曲易可以引起高位胃体后壁隆起性改变(图15),因此在开展ESD之前,遇到特殊部位的瘤子一定要格外小心。
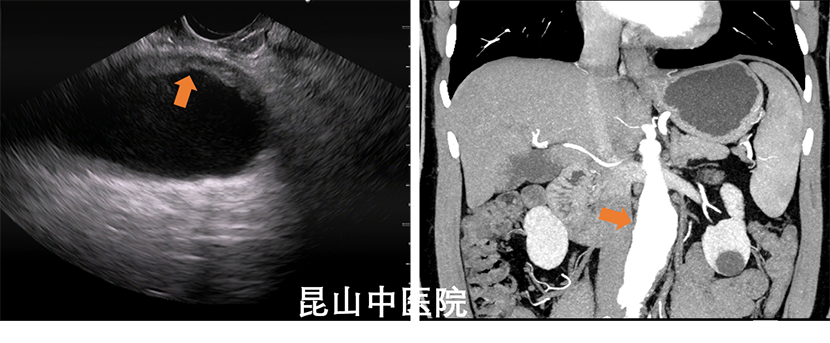
图14 (a EUS扫查腹主动脉瘤样扩张,血管壁伴附壁血栓形成(黄色箭头);b CT下可见局部病变处与其正常段动脉外径之比超过1.5:1)

图15 (a胃镜下见高位胃体后壁粘膜下隆起 b EUS示脾动脉外压 c、d CT证实脾动脉迂曲导致局部胃壁受压)。
4. 腹膜后纤维化
腹膜后纤维化(Retroperitoneal fibrosis RPF)是一种少见的、原因不明的以腹膜后纤维化为特点的非特异性化脓性炎症(胶原性的腹膜后血管炎症),RPF是一种罕见的疾病,约30%为继发性的,其中约8%的病因与恶性肿瘤有关。特发性通常发生于肾门水平至髂动脉分叉的腹主动脉周围,常伴有明显的主动脉粥样硬化。目前的影像技术不足以鉴别特发性腹膜后纤维化及继发于恶性肿瘤、炎症及其它原因的腹膜后纤维化,确诊还需活检证实。CT及EUS影像学上常表现病灶位于肾门至腹主动脉分叉水平之间,以腹主动脉为中心,包绕着腹主动脉生长的边界不清、形态不规则的低回声区域(图16及视频7),本中心遇到一位既往有胃肠道淋巴瘤病史的RPF患者,为明确诊断拟行腹膜后活检,但病灶位于腹腔深部,包绕腹主动脉生长,传统的活检方法(如CT引导下、腹腔镜下或开腹活检)创伤大、风险高,故而进行了EUS引导下的细针穿刺活检术,穿刺结果排除恶性肿瘤。

图16 (a CT下表现 红色区域代表病灶区域;b、c、d:EUS下的特征,病灶包绕着腹主动脉生长,腹主动脉壁见多发钙化,穿刺于腹主动脉上方进行)
视频7 腹膜后纤维化
三、EUS引导下的血管介入技术
几乎所有主要的腹部血管都位于EUS成像范围内,它们是EUS探查过程的标志。也正因为这些血管与消化道的解剖学关系,与传统经皮经股、颈静脉或锁骨下静脉穿刺的血管介入手术相比,EUS将会提供一个更接近深部血管的路径。Catalano等人于1998年最先报道了EUS引导下食道曲张静脉硬化剂精准注射,随后相关报道陆续增多,这些研究表明,EUS引导下的食道壁内及壁外曲张静脉注射栓塞能积极有效降低肝硬化失代偿患者的再出血。同时,2004年,Lai L等及Matthes K等人在动物模型中成功进行了EUS引导下的门静脉压力测量和门静脉栓塞术。除外周血管介入治疗外,Fritscher-Ravens A等人在2006年消化道疾病周以摘要形式报告了在动物模型上成功进行EUS引导下的经食管心脏血管介入手术(对左心房和冠状动脉进行针活检和造影剂注射)。Priscilla Magno等人成功地用不同内径的细针在活体猪模型中进行了EUS引导下动脉穿刺和血管造影(图17),并在手术后完成了尸检,实验进一步证明了EUS引导下动脉血管造影的技术可行性和安全性。

图17 EUS引导下血管介入(a EUS腹主动脉及腹腔干成像;b、c EUS引导下穿刺腹腔干 白色箭头为穿刺针;d腹腔干造影后平片:腹腔干(一个箭头)、脾动脉(两个箭头)及肝总动脉(三个箭头))
EUS引导下的血管介入将具有广泛的临床上应用潜力。例如,EUS引导下可以进行局部动脉内注射化疗药物、血管活性药物和纤维蛋白溶解剂等、血管支架置入,以及消化道出血内镜止血失败后的EUS引导选择性血管栓塞等等。然而如何预防EUS引导下血管介入围手术期感染成为该项技术临床推广的关键.
总之,在EUS探查过程中,腹主动脉及其重要分支起着路标作用,EUS亦是评价某些先天性动脉异常和继发动脉疾病的重要手段。熟知EUS的腹主动脉及其分支的探查有助于分期胰、胆管恶性肿瘤及评估胃癌的术前淋巴结转移,此外,熟悉EUS的腹部血管探查是EUS引导下血管介入治疗的起点。
参考文献
Priscilla Magno, Chung-Wang Ko, Jonathan M,et al. EUS-guided angiography: a novel approach to diagnostic and therapeutic interventions in the vascular system. Gastrointest Endosc 2007;66(3)587-91