Join us you will be able to get the following rights
Get fresh academic and clinical information
Sign up for exclusive endoscopy contests and training courses
Use online training software
Watch the LIVE of academic conferences and surgery
肺癌伴上腔静脉综合征综合诊治流程举例
肺癌伴上腔静脉综合征综合诊治流程举例
复旦大学附属中山医院:王凯旋 刘子龙 叶茂松 张新
复旦大学附属中山医院、广东省东莞市厚街医院:葛南海
本文分享一例肺癌伴上腔静脉综合征(SVCS)患者的综合诊治流程,结合文献复习,重点介绍了超声支气管镜经支气管针吸活检术(EBUS-TBNA)对SVCS的病理诊断价值,讨论了肺癌伴上腔静脉综合征患者诊断方法和治疗策略的选择与安排。
使用设备:Fujifilm SU-8000超声内镜系统,Fujifilm EB-530US超声支气管镜
一、病例描述
左姓患者,男,54岁,2018-06-25因“颜面浮肿伴胸闷气促半月”至复旦大学附属中山医院呼吸科门诊就诊。患者2018-06-10左右无明显诱因出现颜面浮肿,颈项增粗,右侧为甚,伴胸闷气促,活动后加重,夜间能平卧入睡,偶有咳嗽,无咳痰,无胸痛、咯血,无畏寒、发热。06-13外院住院诊治,06-14胸部CT增强:1、右上纵膈型肺癌并纵膈淋巴结转移可能大,上腔静脉受累;2、肺部炎症,肺气肿。06-14浅表淋巴结超声:右锁骨上区低回声结节,可疑异常肿大淋巴结。06-15头颅CT平扫:未见异常。06-15行CT引导下纵膈肿块穿刺活检,病理:“纵膈肿块CT穿刺活检”,纤维脂肪组织,未见肿瘤性病变。外院未予特殊处理。诊断“1、上纵膈肿瘤:肺癌伴纵膈淋巴结转移?淋巴瘤?,2、上腔静脉阻塞综合征”,收治呼吸科病房。起病来,一般可,体重无改变。既往无合并症。吸烟40余年,20支/天,起病后戒烟。
查体:生命体征平稳,SpO2 99%,颜面及颈部轻度肿胀,胸壁浅表静脉无显露、无扩张,双侧锁骨上未扪及肿大淋巴结;两肺呼吸音清,未及干湿啰音;心脏、腹部无殊;无杵状指,双下肢无水肿。身高1.66m,体重65kg,体表面积1.72m2。东部肿瘤协作组体能状况评分ECOG PS 1分,疼痛数字评分NRS 0分。
辅检:LDH 250U/L(参考100-245),CA125 43.8U/mL(参考<35),余血尿粪常规、肝肾功能电解质、出凝血、肿瘤标志物、病毒抗体等均未见明显异常。心电图正常。
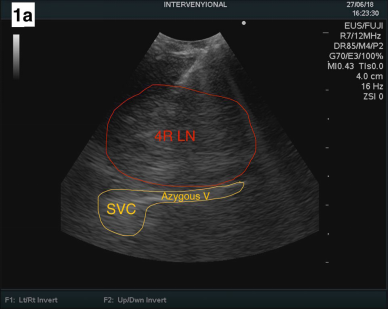
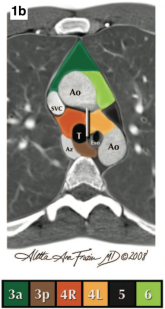
阅片外院06-14胸部CT增强图像后,为明确诊断,06-27行支气管镜检查+超声支气管镜经支气管针吸活检术(EBUS-TBNA):气管、左右支气管均官腔通畅,粘膜光滑,未见新生物,中央超声探及4R组淋巴结直径约36mm【图1a,超声支气管镜示肿大4R淋巴结。图1b,4R淋巴结解剖分区CT图示5】,超声引导下行TBNA共4次,标本送液基细胞学及组织病理学检查;快速现场细胞学检查(ROSE):见少量异型细胞。
图1 a.超声支气管镜示肿大4R淋巴结。b. 4R纵膈淋巴结解剖位置CT图示。
(使用设备:Fujifilm SU-8000超声内镜系统,Fujifilm EB-530US超声支气管镜)
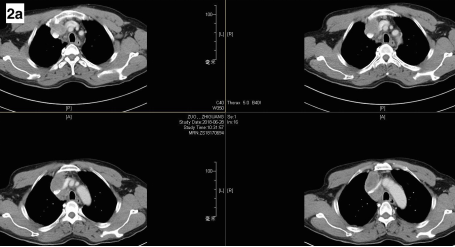
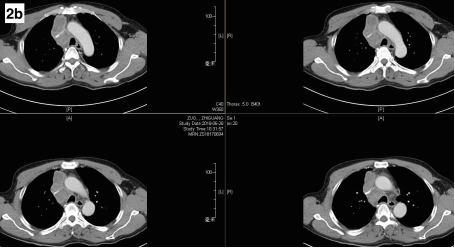
故继续完善基线及全身评估。06-28胸部CT增强:右前、中纵膈肿物,包绕压迫左右头壁静脉【图2a,胸部CT增强示右前、中纵膈肿物,肿大4R淋巴结,包绕左右头壁静脉】及上腔静脉上段【图2b,胸部CT增强示右前、中纵膈肿物,肿大4R淋巴结,侵上腔静脉上段。图2c,胸部CT增强示上腔静脉下段、奇静脉未受累】;纵膈另见肿大淋巴结,轻度强化;两肺小结节;两肺肺气肿,肺大泡;右侧胸膜增厚;未见胸腔积液。06-28腹部CT增强、06-29脑MRI增强、06-29骨扫描等全身评估未见转移征象。
图2 胸部CT增强示右前、中纵膈肿物,及肿大4R淋巴结,a.包绕左右头壁静脉;b.侵上腔静脉上段;c.上腔静脉下段、奇静脉未受累。

2018-07-03超声支气管镜淋巴结活检病理:(4R组淋巴结,超声引导下TBNA)凝血块内可见挤压伤严重细胞巢,结合免疫组化结果,转移性神经内分泌癌不除外(小细胞型)。IHC:Ki-67(30%+),p64(-),p40(-),NapsinA(-),TTF-1(-),PD-1(肿瘤-,间质-),PD-L1 {28-8}(肿瘤-,间质-),PD-L1 {SP142}(肿瘤-,间质-),CD56(+/-),Syn(部分弱+),CgA(-),p53 {DO7}(灶+),Rb(+),CD117(-),CD5(-),Bcl-2(-)。
2018-07-03诊断:原发性支气管肺癌,右肺,小细胞肺癌,c-T4(纵膈、大血管)N3(对侧纵膈组)M0 IIIC期,局限期,PS 1分;上腔静脉阻塞综合征,肺气肿,肺大泡,肺结节。
故07-02行股静脉穿刺置管术,经股静脉补液,07-03行一线化疗EP方案第一周期:依托泊苷100mg/m2/天 d1-3,顺铂75mg/m2/天 d1。同时甘露醇脱水、呋塞米利尿对症上腔静脉阻塞综合征,辅以止吐、护胃治疗,建议患者放疗科就诊评估是否联合胸部放疗。后患者至当地医院继续完成一线化疗EP方案共六周期,疗效PR。患者本人两肺气肿、肺大泡,肺功能不详,本人未至放疗科就诊行胸部放疗。当地医院末次胸部CT及门诊随访时间2019-01-28,患者存活,未进展。
二、背景
上腔静脉由左右头臂静脉在右侧第1胸肋关节后方汇合而成,沿主动脉右侧向下至右侧第3胸肋关节下缘水平注入右心房,全长约7cm,直径10-15mm,回流头、颈、上肢约1/3的回心血量,注入右心房前,奇静脉跨过右支气管(右肺根)上方由后向前汇入上腔静脉根部。上腔静脉上腔静脉壁薄,前为胸腺、脂肪组织、胸前壁,后为右肺根,左为升主动脉,右为右胸膜、膈神经,解剖位置狭小局限,故中纵膈、右前纵膈良性恶性占位、上腔静脉血管壁病变或血栓形成,均易引起上腔静脉阻塞,表现为头、颈、上肢血液回流受阻水肿,回心血量不足,和侧支循环开放三个方面的症状体征,称为上腔静脉阻塞综合征(SVCS)。1
肺癌、淋巴瘤、转移瘤是最常见的SVCS恶性病因,约10%的小细胞肺癌、2-4%所有肺癌患者可合并SVCS。2
既往认为SVCS属肿瘤急症,需紧急放疗、支架、激素等治疗以缓解症状,但严重SVCS所致死亡率极低(1986例SVCS中仅1例由SVCS至死亡),SVCS预后由原发病因决定,尽快评估严重程度、明确病理诊断、针对原发病因选择适合的治疗策略,可以有效缓解SVCS症状、并改善患者预后。2-4
经胸壁静脉头、颈、上肢、上胸部与下胸部之间建立侧支循环,上1/3躯体部分血液通过侧支循环回流至下腔静脉和奇静脉,减轻SVCS回流受阻和心脏回心血量不足的症状体征。但侧支循环开放时间,不同文献认为数小时至数周,相差较大。1,4一方面,与上腔静脉堵塞程度、进展速度有关;另一方面,当SVCS临床表现严重时,应排除心脏直接受侵犯或压缩的可能。
三、讨论
(1)SVCS到底有多危急?接诊SVCS患者的诊治流程是怎样的?
因SVCS症状体征通常在2周左右起病并明显逐渐加重,既往报道以放疗、支架、激素紧急缓解症状为主,随着临床上超声引导经胸壁纵膈肿物针吸活检术(US-TTNA)6、支气管镜经支气管针吸活检术(TBNA)7等技术的应用,提出SVCS临床表现严重程度CTCAE分级 【表1,SVCS临床表现的CTCAE分级】,仅CTCAE 4级即约5%危及生命的SVCS患者,需紧急行静脉造影、急诊支架术、或溶栓术;而CTCAE 1/2/3级即绝大多数SVCS患者,可直接行组织活检、病理分期,予以病理、分期相应的治疗计划 【图3,SVCS管理流程的建议】。4
图3 SVCS管理流程的建议。
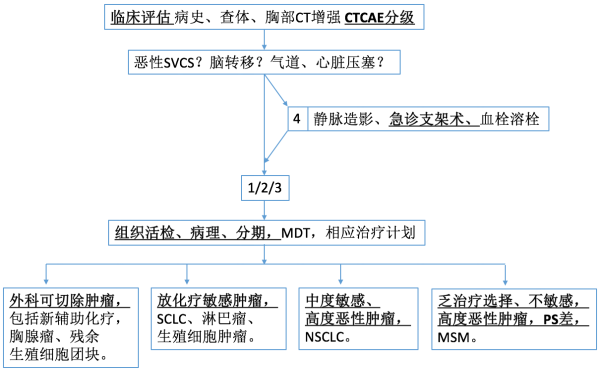
表1 SVCS临床表现严重程度CTCAE分级。
分级 | 分类 | 比例 | 定义描述 |
0 | 无症状 | 10% | 仅影像学SVC阻塞,无症状体征 |
1 | 轻度 | 25% | 头颈水肿,血管扩张,紫绀,多血貌 |
2 | 中度 | 50% | 头颈水肿伴功能受损,包括轻度吞咽困难,咳嗽,轻中度头、下颌、眼球运动受限,眼部水肿所致视觉障碍 |
3 | 重度 | 10% | 轻中度脑水肿(头痛、头晕),轻中度喉水肿,回心血量减少(弯身晕厥) |
4 | 危及生命 | 5% | 明显脑水肿(昏迷、迟钝),明显喉水肿(喘鸣),明显血流动力学障碍(自发晕厥、低血压、肾功能不全) |
5 | 致死 | < 1% | 死亡 |
适于外科切除的肿瘤,如胸腺瘤、参与生殖细胞团块,与切除、重建。不宜手术治疗的肿瘤:CTCAE 1/2级者,治疗与无SVCS相同;CTCAE 3级的治疗中度敏感或不敏感的高度恶性肿瘤、体能评分差者,如NSCLC、胸膜间皮瘤,考虑支架姑息对症;而治疗高度敏感的肿瘤,如SCLC、淋巴瘤、生殖细胞瘤,因放化疗可获得较高缓解率,支架术指征应更加严格。对于难治性、复发肿瘤所致的难以缓解的SVCS,应予以支架术。
(2)本例SVCS患者需要上腔静脉支架术么?如何判断SVCS患者是否需要支架术?
如上所述,SVCS严重程度分级CATAE 4级者需支架或溶栓,治疗后SVCS缓解不明的患者也可支架置入姑息对症。本例患者仅有头颈水肿,无咳嗽、吞咽困难、眼球运动及视觉障碍,为CTCAE 1级,且一线EP方案化疗后症状明显缓解,故无需支架术。若随访中发现肿瘤进展,且后续治疗效果差,再次出现SVCS症状,可考虑支架术。
另外,也可根据Kishi评分总分≥4分予以支架术 【表2,Kishi评分系统:总分≥4分需上腔静脉支架术】。2患者有呼吸困难2分、面部水肿1分,总分3分,也无需支架术。 但应注意上腔静脉支架术相关不良反应,警惕支架相关死亡。8
表2 Kishi评分系统:总分≥4分需上腔静脉支架术。
临床表现 | 评分 |
神经表现 | |
意识障碍,昏迷 | 4 |
视觉障碍,头痛,眩晕,记忆障碍 | 3 |
精神障碍 | 2 |
全身乏力 | 1 |
胸部、咽喉表现 | |
端坐呼吸,喉头水肿 | 3 |
喘鸣,吞咽困难,呼吸困难 | 2 |
咳嗽,胸膜炎 | 1 |
面部表现 | |
唇水肿,鼻塞,鼻出血 | 2 |
面部水肿 | 1 |
血管扩张 | |
颈、面、臂 | 1 |
(3) SVCS的病理诊断至关重要,那么,SVCS的病理诊断方法有哪些?诊断效能和安全性分别如何?
本例SVCS首先进行CT引导纵膈肿块穿刺术,未能明确病理,转至我院后行支气管镜检查及超声支气管镜经支气管针吸活检术(EBUS-TBNA),最终明确病理诊断。
超过80%的SVCS由新生物所致纵膈肿物引起,新生物中肺癌最常见占75%,其他如淋巴瘤等。首先,病理诊断前应避免放疗,因放疗影响肿瘤组织病理诊断,且放疗对于症状的缓解不如支架术效果确切、迅速,可能只是为侧支循环的建立和开放提供了缓冲时间。3因此,若症状严重推荐支架术后行病理诊断技术。
其次,常见的纵膈肿物所致SVCS的组织病理诊断技术包括:CT引导下经皮纵膈肿物穿刺术、超声引导经胸壁纵膈肿物穿刺活检术(US-TTNA)6,9、支气管镜经支气管针吸活检术(TBNA)3,7、超声支气管镜检经支气管针吸活检术(EBUS-TBNA)10,11。其他,如痰检脱落细胞、胸水脱落细胞及包埋脱落细胞块、锁骨上淋巴结穿刺活检等也用于病理诊断,但痰检仅能获取细胞学,胸水、锁骨上淋巴结需患者有相应临床表现。
在一项研究普通支气管镜TBNA诊断效能的89例SVCS队列中,病理诊断方式分别为:胸水1例,淋巴结穿刺6例,影像学示腔静脉血栓5例,绝大部分患者为US-TTNA(29/89)、TBNA(48/89)。3在另一项研究EBUS-TBNA诊断效能的17例SVCS队列中,未进行其他病理诊断技术、直接行EBUS-TBNA的比例为7/17(41.2%)。10
不同方法的选择主要考虑患者本身的影像学表现、出血风险因素评估、就诊医院可获取且熟练的技术手段、诊断效能、安全性等因素。总体而言,细针抽吸活检术诊断效能由低到高:US-TTNA为40%,6 支气管镜TBNA为59%、7 EBUS-TBNA为94-100%;10,11 联合快速现场评估(ROSE)可提高细针抽吸术诊断效能至85-96%。3,9 美国胸科协会推荐的EBUS-TBNA细针为21G或22G,每个部位至少3针,不论是否同时行ROSE检查,均应优先考虑获取足够组织样本。12
安全性方面,文献报道上述细针抽吸活检术均无严重不良反应,常见轻度不良反应为少量出血、一过性增加氧流量等。US-TTNA出血比例为0-4%、6,9 支气管镜TBNA出血比例为0-37%,3,7 而EBUS-TBNA出血比例均为0%。10,11 因此,在SVCS病理诊断技术中,EBUS-TBNA为最安全的细针抽吸活检技术,而且,可配合内置的多普勒超声探查血流情况,在解剖结构复杂或破坏时有助于安全活检。10【图4,支气管镜多普勒超声探查举例】。
图4 支气管镜多普勒超声探查举例。

那么,何为少量出血?支气管镜TBNA平均出血量1.6ml,当合并SVCS时平均出血量约6.0ml,说明SVCS患者行支气管镜TBNA出血风险、出血量的确明显增加,可能原因包括血管扩张、组织水肿、新生物所致血管解剖结果改变或破坏等。10
另外,当患者影像学表现、出血风险因素评估、或支气管镜下可见支气管内肿物时,可行粗针穿刺活检术(18G)、或支气管经支气管肿物活检/钳检术,诊断效能87-100%。3,6,7,9但相同条件下,粗针穿刺活检、钳检较细针抽吸活检明显增高9,10,13,若考虑较易出现出血量多、提前终止支气管镜检查的风险,则应当先行细针抽吸活检术。
结语:希望通过本例肺癌伴上腔静脉综合征(SVCS)患者综合诊治流程的介绍,能够帮助大家复习SVCS的诊治流程,有助于诊断方法和治疗策略的选择与安排。
参考文献
1. Wilson LD, Detterbeck FC, Yahalom J: Clinical practice. Superior vena cava syndrome with malignant causes. N Engl J Med 356:1862-9, 2007
2. Straka C, Ying J, Kong FM, et al: Review of evolving etiologies, implications and treatment strategies for the superior vena cava syndrome. Springerplus 5:229, 2016
3. Lewis MA, Hendrickson AW, Moynihan TJ: Oncologic emergencies: Pathophysiology, presentation, diagnosis, and treatment. CA Cancer J Clin 61:287-314, 2011
4. Yu JB, Wilson LD, Detterbeck FC: Superior vena cava syndrome--a proposed classification system and algorithm for management. J Thorac Oncol 3:811-4, 2008
5. Rusch VW, Asamura H, Watanabe H, et al: The IASLC lung cancer staging project: a proposal for a new international lymph node map in the forthcoming seventh edition of the TNM classification for lung cancer. J Thorac Oncol 4:568-77, 2009
6. Ko JC, Yang PC, Yuan A, et al: Superior vena cava syndrome. Rapid histologic diagnosis by ultrasound-guided transthoracic needle aspiration biopsy. Am J Respir Crit Care Med 149:783-7, 1994
7. Selcuk ZT, Firat P: The diagnostic yield of transbronchial needle aspiration in superior vena cava syndrome. Lung Cancer 42:183-8, 2003
8. Nguyen NP, Borok TL, Welsh J, et al: Safety and effectiveness of vascular endoprosthesis for malignant superior vena cava syndrome. Thorax 64:174-8, 2009
9. Koegelenberg CF, Bolliger CT, Plekker D, et al: Diagnostic yield and safety of ultrasound-assisted biopsies in superior vena cava syndrome. Eur Respir J 33:1389-95, 2009
10. Carr IM, Koegelenberg CF, von Groote-Bidlingmaier F, et al: Blood loss during flexible bronchoscopy: a prospective observational study. Respiration 84:312-8, 2012
11. D'Cruz LG, Younes B, Lai FA, et al: Favourable Prognosis when Lung-Cancer Patients with Superior Vena Cava Obstruction (SVCO) are Referred Promptly to EBUS-TBNA Prior to Medical or Surgical Management. Jacobs J Pulmonol 1, 2015
12. Wahidi MM, Herth F, Yasufuku K, et al: Technical Aspects of Endobronchial Ultrasound-Guided Transbronchial Needle Aspiration: CHEST Guideline and Expert Panel Report. Chest 149:816-35, 2016
13. Bernasconi M, Koegelenberg CFN, Koutsokera A, et al: Iatrogenic bleeding during flexible bronchoscopy: risk factors, prophylactic measures and management. ERJ Open Res 3, 2017
声明
富士胶片内镜世界(LIFE World)所登载的内容及其版权和使用权归作者本人与富士胶片所有。如发现会员擅自复制、更改、公开发表或其他以盈利为目的的使用,富士胶片将追究其法律责任。网站信息中涉及的治疗手技皆为术者个人针对该名患者特定体质及健康状况所采取的手法;术者对器械和药品种类的选择,也受到手术发生时间、地点等诸多因素的影响。因而相关内容及信息仅供会员参考。如盲目使用网站信息中涉及的治疗手技而发生意外,恕富士胶片及本网站对此不承担任何责任。

推荐内容
-
内镜诊治2025/04/28李丹:支气管新生物冷热消融综合治疗一例
内容摘要
- [00:00-41:01]:手术直播演示
- [41:02-41:51]:专家点评总结
-
内镜诊治2023/12/01钟长镐:联动成像技术(LCI)在呼吸道病变诊疗应用中的探索
本期讲座,钟长镐教授分别从以下几个方面讲解:
- LCI技术/BLI技术/多光源整合技术介绍
- LCI在呼吸道病变诊疗应用
-
内镜诊治2022/04/07山本真一:LCI在呼吸内镜中的临床价值本期讲座,山本教授分别从以下几方面讲解:
- 联动成像技术(LCI)在支气管镜观察中的临床价值;
- 日本支气管镜下分型中LCI的临床应用 -
内镜诊治2022/01/17吴齐:肺腺癌
-
内镜诊治2021/05/24松元祐司:支气管镜下的光动力治疗本期讲座,松元祐司医师主要从以下几个方面介绍光动力疗法:1. 光动力疗法的概述;2. 光动力疗法的准备工作;3. 光动力疗法的实际应用
-
内镜诊治2021/09/24吴齐:肺小细胞癌