Join us you will be able to get the following rights
Get fresh academic and clinical information
Sign up for exclusive endoscopy contests and training courses
Use online training software
Watch the LIVE of academic conferences and surgery
经典超声内镜病例:胰腺脂肪性病变
经典超声内镜病例:胰腺脂肪性病变
程桂莲 吴伟 徐丽明 胡端敏
苏州大学附属第二医院
随着多模态成像技术的广泛应用,胰腺病灶的发现率逐年增高,既往的少见病变也报道的越来越频繁。胰腺肿瘤中,85%为上皮源性肿瘤(腺癌等),除此,还有1-2%的来源于间叶组织,这些间叶来源病变成份多样、良恶兼有(图1)。日益增多的胰腺“少见病”无疑对EUS术者提出更高的要求,本期分享给大家的是并不少见的“少见病”-----胰腺脂肪性病变。
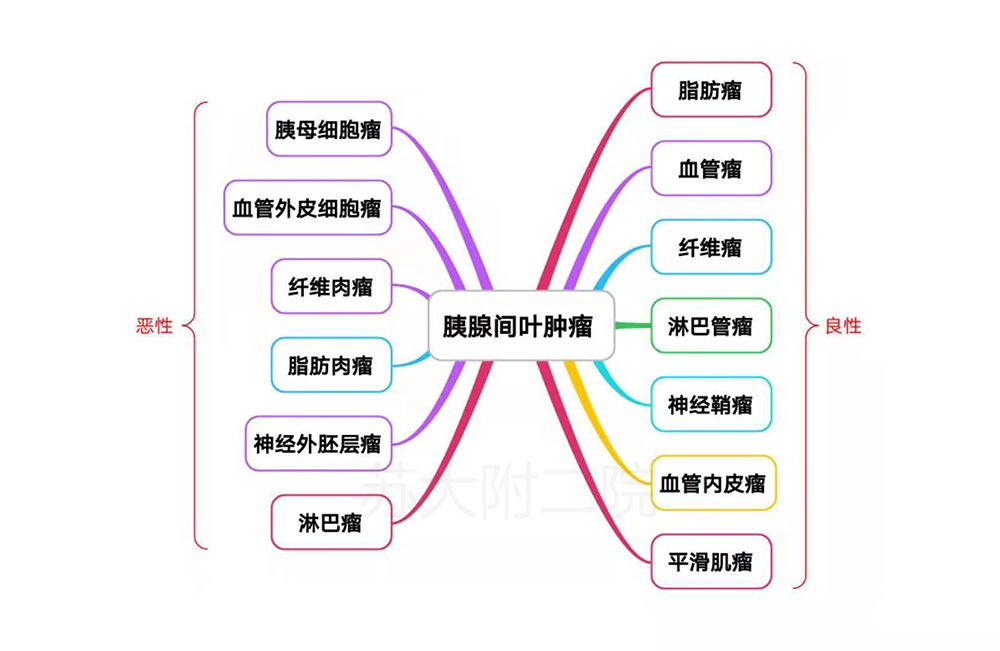
图1胰腺少见肿瘤
一:胰腺脂肪瘤
老年男性,有糖尿病病史,常规体检的胸部CT发现胰颈部低密度灶,随即腹部增强CT提示胰颈部弱强化区,EUS探查胰颈部见低回声病灶,边界清晰,无明显血流信号,病灶与胰管不相通,约7*9mm。建议FNA,患者因各种因素拒绝FNA,于外院手术治疗,术前MRI提示胰颈体交界见小结节状肿块,动脉期呈低信号影。行局部病灶剜除术,术后病理提示胰腺组织排列呈小叶状,夹杂灶性成熟脂肪细胞,未见异形细胞,诊断脂肪瘤。(图2及视频1)
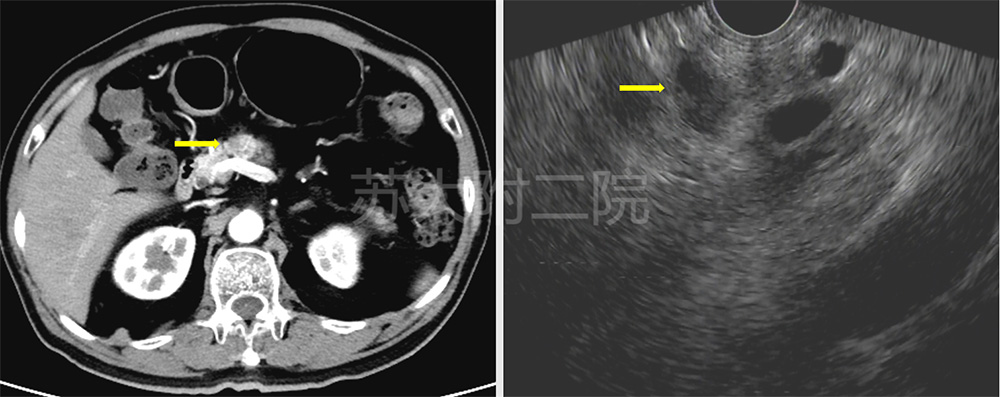
图2:CT和EUS表现(病灶 黄箭头)
视频1
胰腺脂肪瘤属于其中的良性肿瘤,早在1989年首次由Bigard等学者报道,非常罕见,起病隐匿,多偶然发现。它是一种由胶质层包绕着成熟的脂肪细胞组成的肿块。CT是目前诊断胰腺脂肪瘤最常用的方法,表现为质地均匀的低密度影,CT值一般在-70~-120 Hu。由于脂肪瘤血供较少,增强扫描几乎无强化。磁共振成像检查对于区分胰腺组织脂肪化和脂肪瘤有一定作用。近年来EUS在胆胰疾病诊断中广泛应用,其经胃壁近距离探查胰腺,排除了气体干扰,具有明显优势。文献报道,EUS下胰腺脂肪瘤表现为胰腺内实质性占位性病变,边界清晰,可呈分叶状,无血流信号。然而,胰腺脂肪瘤在超声回声上无特征性回声,可呈高回声、低回声又或是等回声。
在临床上,胰腺脂肪瘤相对少见,但胰腺脂肪浸润却非常多见,如脂肪胰,在超声内镜探查中,会发现与脾脏或左肾对比,回声明显明显增强,导致胰腺边界不清,远场衰减明显。弥漫性的胰腺脂肪浸润不易引起误诊,但局灶浸润确不一样,CT表现为局部低密度,增强不明显病灶,有时和胰腺癌鉴别困难,而这种局部浸润临床更常见,接下来一起看看下面病例。
二:胰腺脂肪浸润
(一)病例一
患者,中年男性,既往体健,4年前CT提示胰头部异常信号灶,肿瘤待排,入院拟行EUS-FNA术。超声内镜仔细扫查胰头区域,并无肿块,对比CT发现其所示的低回声区域胰腺回声明显升高,故而诊断胰头局部脂肪浸润,随访至今无变化(图3及视频2)
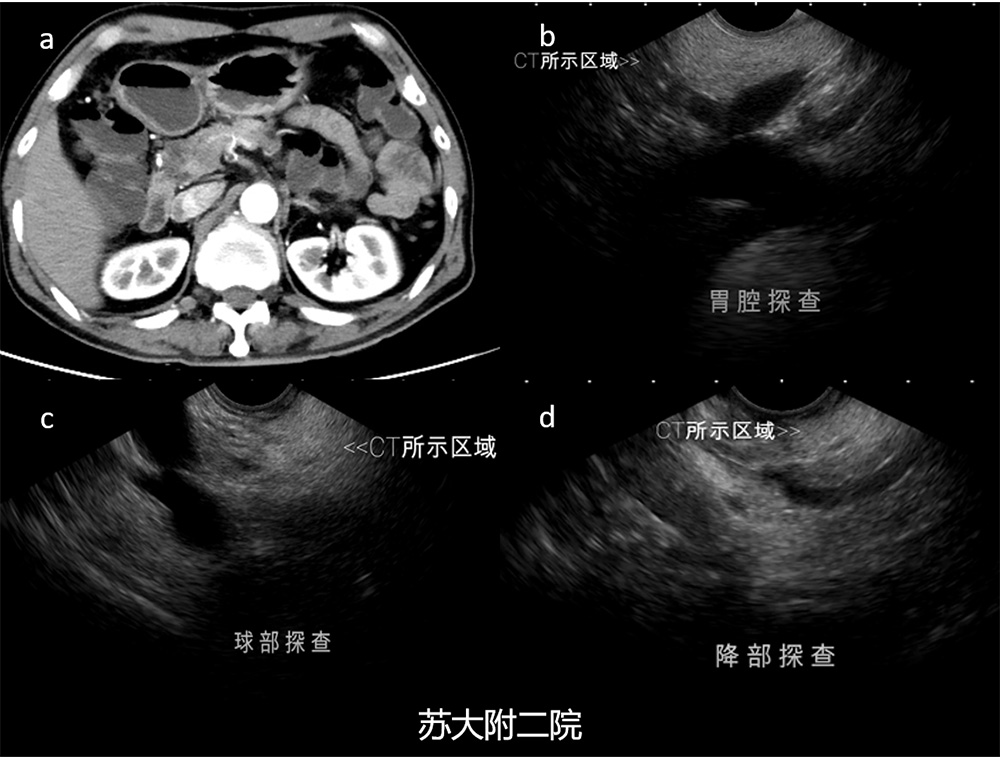
图3 :CT所示胰头区域回声偏低,边界不清;b、c、d:EUS分别在胃腔、球部及降部探查相应部位胰腺回声明显增高
视频2
(二)病例二
老年女性,腹痛入院,CT检查提示胰头钩突部混杂低回声,考虑脂肪局部浸润可能(图 4),胰头大小正常。但EUS反复探查,除发现回声较高的胰腺组织外,未见任何低回声占位,MRI反T1和抑脂成像后考虑局部脂肪浸润。
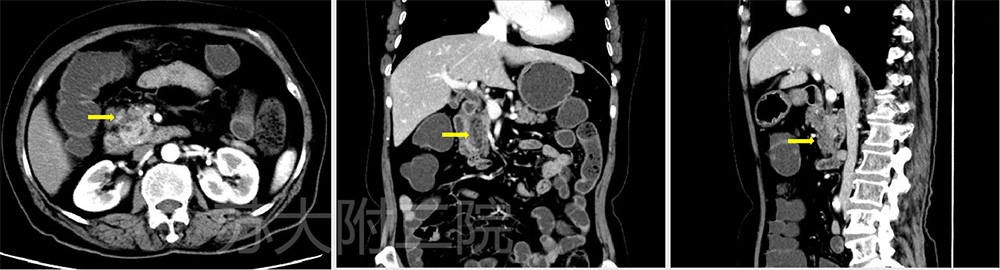
图 4 CT所示胰头钩突低回声区(黄箭头)
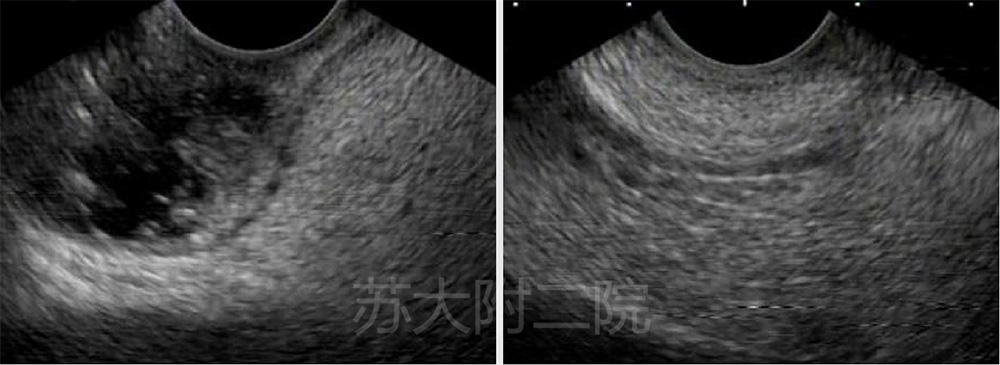
图5 钩突和胰头EUS探查未见占位
胰腺局灶脂肪浸润常见于中老年,好发于腹侧(钩突)和背胰之间。据文献报道,与许多疾病有关,如肥胖、糖尿病、慢性胰腺炎、遗传性胰腺炎、结石或肿瘤阻塞胰管以及囊性纤维化。在CT上会呈现出局部低回声肿块,从而被误以为胰腺肿瘤。超声下,脂肪组织与正常胰腺相比是高回声的。因此,当胰腺局灶性脂肪浸润,EUS是通常无法寻得低回声病灶,而是相对应区域的回声增高。同样是脂肪成分,那脂肪瘤和局灶性脂肪浸润超声下如何鉴别呢?胰腺脂肪瘤具有包膜是其同胰腺脂肪浸润相鉴别的重要特征。从临床医生的角度来看,胰腺脂肪瘤和脂肪浸润之间的区别并不显著,因为二者都不需要任何干预(尤其是病灶<3cm)。
病例三:全胰脂肪浸润
胰腺脂肪病变是否就以上两种形式存在呢?笔者曾经遇到下面一例患者,CT图如下:
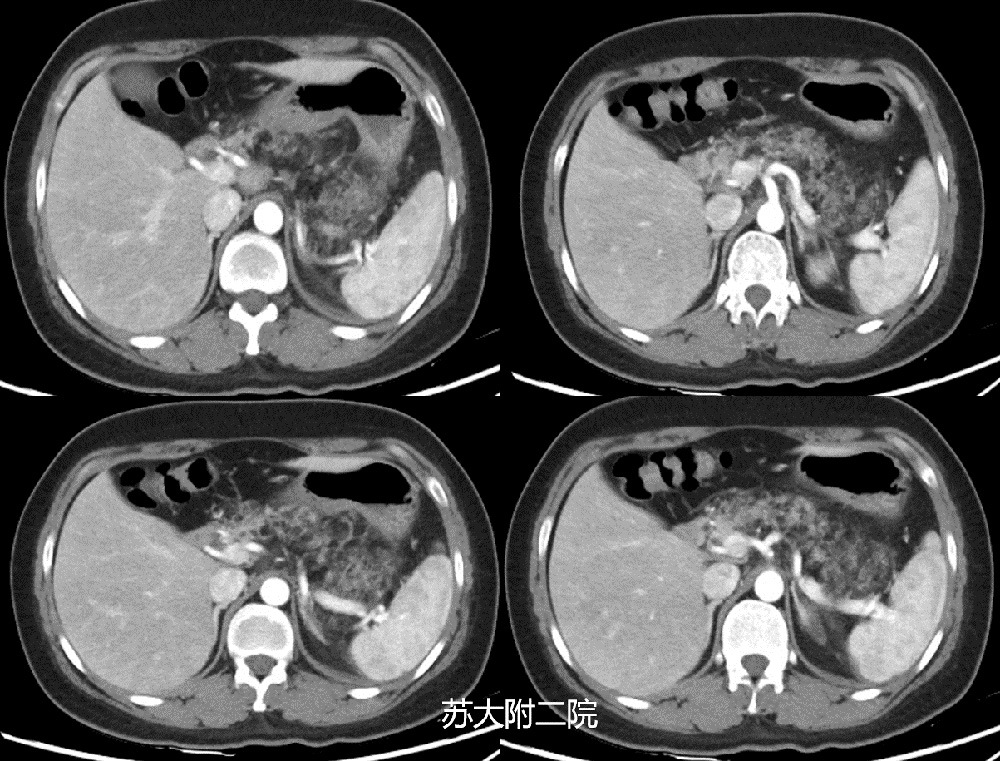
图6 :CT 全胰脂肪浸润
看完后,您一定希望看到他的EUS表现吧?很遗憾,该患者无明显临床不适症状,未行进一步检查。但笔者通过查阅文献,发现2012年日本学者报道的一例病例与之非常相像(图)。从而得知脂肪胰还以一种形式存在,即胰腺脂肪瘤性假性肥大症(Lipomatous pseudohypertrophy LPP)。
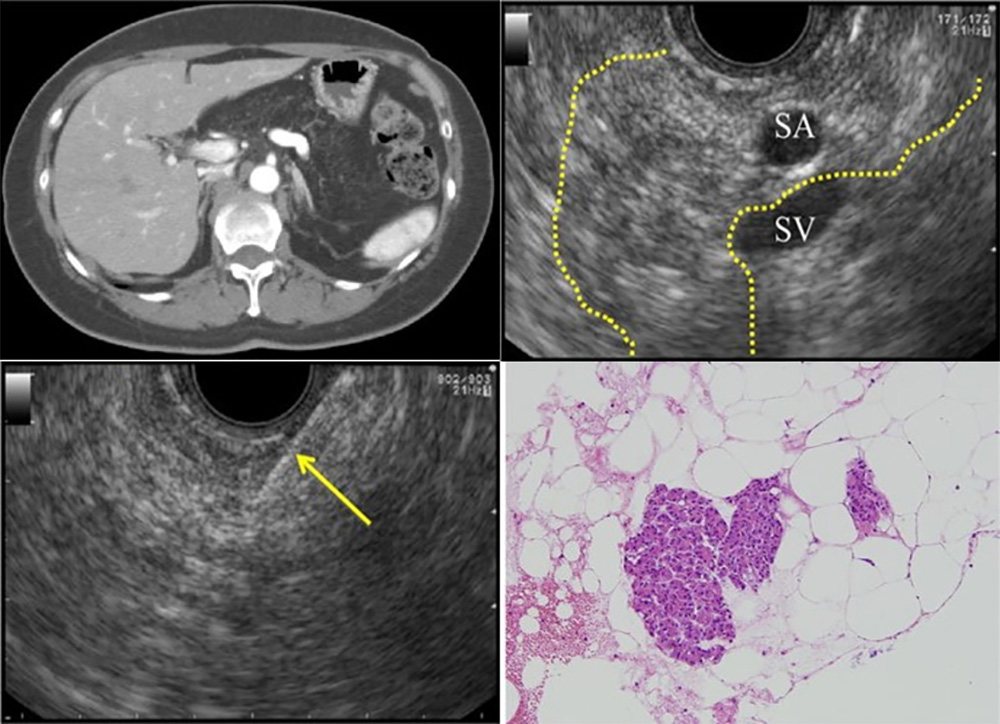
图7 :引用:A case of lipomatous pseudohypertrophy of the pancreas diagnosed by EUS-FNA. Clin J Gastroenterol (2012) 5:282–286
胰腺脂肪瘤性假肥大症是在1931年由Hantelmann首次报道。这是一种原因不明的极为罕见的疾病。根据现有文献报道,LPP具有以下特征:(1)胰腺的大小和重量均增加,但形态均匀;(2)正常胰腺组织被脂肪组织替代;(3)导管及胰岛结构豁免。报道的病例发病年龄在9个月至80岁之间,累及的部位包括整个胰腺(23例),胰体尾(3例),胰头(4例)和钩突(1例)。尽管有零星报道LPP基础上合并胰腺癌,但两者之间的发病机制尚不明确。
四:胰腺脂肪肉瘤
最后需要值得一提的是胰腺恶性脂肪病变,即脂肪肉瘤。脂肪肉瘤由不同分化程度和不同异型程度的脂肪细胞组成,具有明显的形态多样性,以出现脂肪母细胞为特点。根据2013版WHO软组织肿瘤分类,脂肪肉瘤分为四个病理亚型(高分化型脂肪肉瘤;粘液性脂肪肉瘤;去分化性脂肪肉瘤;多形性脂肪肉瘤),肿瘤内脂肪成分越高,预后越好,故而其超声下声像在不同病理亚型的脂肪肉瘤中有一定的区别,肿瘤内脂质成分越少,内部高回声区域越小,大部分肿瘤边界清晰,内部血流丰富,常有无回声液化区域。脂肪肉瘤在下肢及腹腔深部软组织不少见,但发生于胰腺极其罕见,自1979年首次报道至今,屈指可数。下图为2009年文献报道的一例EUS-FNA确诊的胰腺脂肪肉瘤。
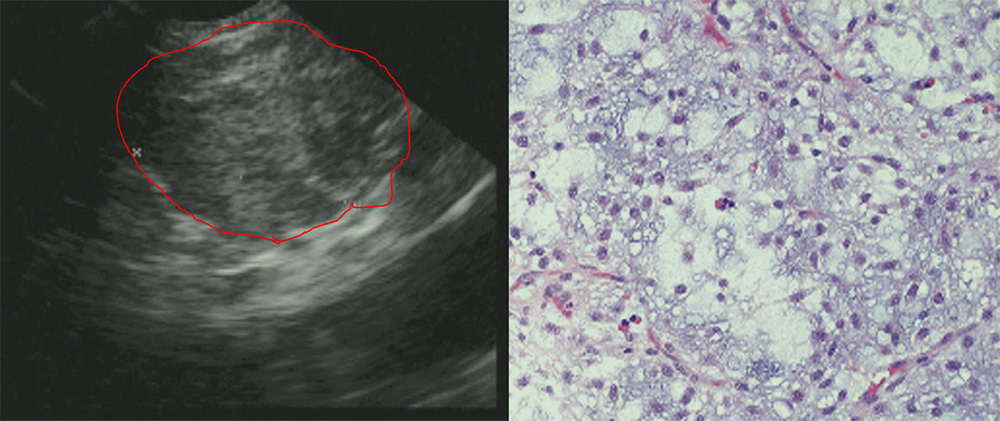
图8 左图:EUS下脂肪肉瘤声像;右图:组织切片显示成脂细胞浸润在黏液样间质中
引自:GASTROINTESTINAL ENDOSCOPY 2009 69(4)974-6
五: 关于胰腺脂肪病变的两点思考
(一)EUS下胰腺脂肪病变都是高回声吧
根据胃、肠脂肪瘤的探查的经验,胰腺脂肪病变理应表现为高回声,但与第一个病例的EUS影像显然不符,由于胰腺脂肪病变的EUS的研究不多,这类病变的EUS特点少有文章总结。笔者只能从其他部位脂肪瘤的超声特点来一探端倪,有学者回顾了620例皮下脂肪瘤的超声特点,发现380例(61.3%)肿块内部为中、低回声,相反仅有175例(28.2%)表现为高回声,此外还有部分混杂回声的脂肪瘤,因此脂肪瘤的回声特点不仅取决于其内部结构,同时受到周边组织的背景影响。
(二)CT提示低密度区域,EUS找不到病灶并怀疑脂肪浸润,下一步怎么办?
老年人的胰腺脂肪浸润常见,随着社会老龄化,这个临床问题更加实际,但我们必意识到,EUS仅仅是众多的诊断工具之一,临床上还有很好的鉴别手段,其中就包括MRI的反T1和抑脂成像,上述两个序列中,脂肪信号会被有效抑制,因此可作为肿瘤和脂肪组织的鉴别手段(图 9)。
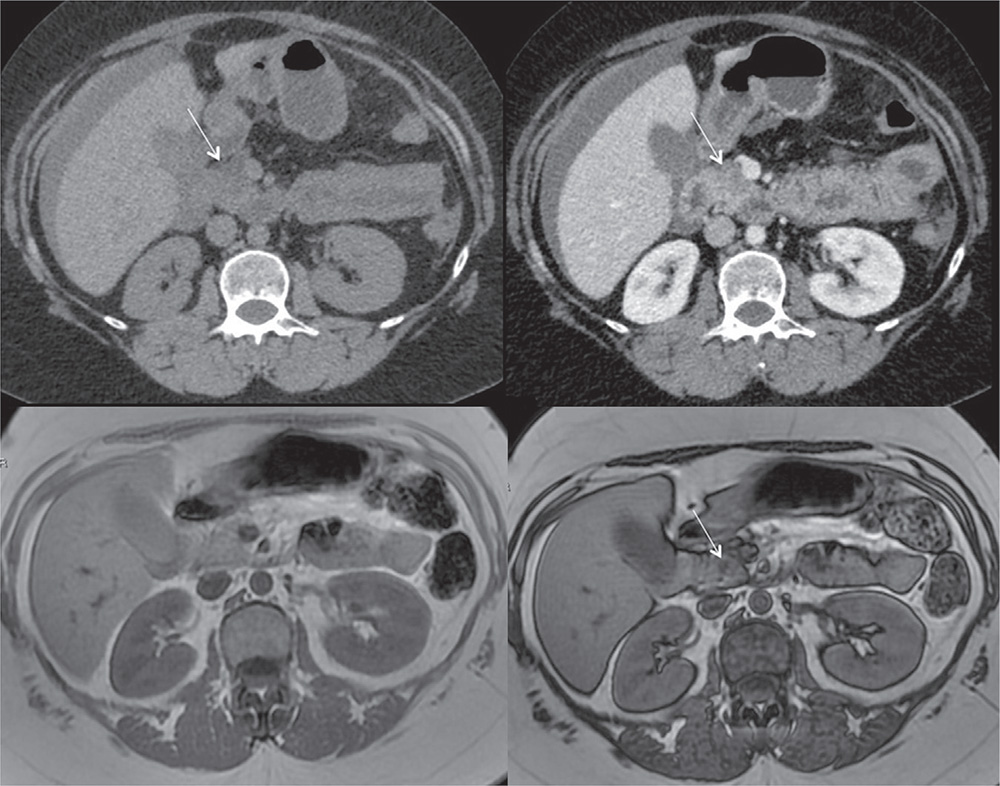
图 9 既往有乳腺癌病史42岁女性,化疗后随访CT发现胰头门静脉周围的脂肪浸润
A:平扫CT发现胰头部椭圆型低密度病灶(白箭头)B: 增加CT(门脉期)见类似于肿瘤的不均匀强化 C:MRI的T1W序列胰头未见肿块 D: 反T1W序列显示信号抑制(箭头),提示脂肪组织。
引自Seminars in Ultrasound CT and MRI 2017(39):206-219
目前,胰腺相关成像技术相当成熟,较小的比较明确的胰腺脂肪性病变,无需获得病理即可诊断。然而,当病灶比较大,声像不典型、无法将其与恶性脂肪性疾病鉴别的时候,EUS-FNA可为后续正确治疗方式选择提供可靠的强有力的依据。
参考文献:
1.Altinel D, Basturk O, Sarmiento JM, Martin D, Jacobs MJ, Kooby DA, et al. Lipomatous pseudohypertrophy of the pancreas. A clinicopathologically distinct entity. Pancreas. 2010;39:392–7.
2.Izumi S, Nakamura S, Tokumo M, Mano S. A minute pancreatic ductal adenocarcinoma with lipomatous pseudohypertrophy of the pancreas. JOP J Pancreas (Online). 2011;12:464–8.
3.Atsuhiro Masuda, Hiroshi Tanaka, Takuya Ikegawa, et al. A case of lipomatous pseudohypertrophy of the pancreas diagnosed by EUS-FNA. Clin J Gastroenterol (2012) 5:282–286
4.Hammond NA, Miller FH, Day K, Nikolaidis P. Imaging features of the less common pancreatic masses. Abdom Imaging 2013; 38: 561–72.
5.Raut CP, Fernandez-del Castillo C. Giant lipoma of the pancreas: case report and review of lipomatous lesions of the pancreas. Pancreas 2003; 26: 97–9.
6.Marcel Cerqueira Cesar Machado a , Gilton Marques Fonseca b , Luciana Rodrigues de Meirelles C Primary liposarcoma of the pancreas: A review illustrated by findings from a recent case Pancreatology (2016) 1e47.
7.熊华花 李泉水 许晓华等。浅表脂肪瘤的超声分型和病理对照研究 临床超声医学杂志 2009 11(7)450-452.
8.Carlo Fabbri, MD, Carmelo Luigiano, MD, Guido Collina, MD。EUS-FNA diagnosis of single pancreatic metastasis of liposarcoma, GASTROINTESTINAL ENDOSCOPY 2009 69(4)974-6
Ulysses S. Torres, MD, PhD, Carlos Matsumoto MD, Augusto Cesar de Macedo Neto, MD.Common and Uncommon Benign Pancreatic Lesions Mimicking Malignancy: Imaging Update and Review.Seminars in Ultrasound CT and MRI 2
声明
富士胶片内镜世界(LIFE World)所登载的内容及其版权和使用权归作者本人与富士胶片所有。如发现会员擅自复制、更改、公开发表或其他以盈利为目的的使用,富士胶片将追究其法律责任。网站信息中涉及的治疗手技皆为术者个人针对该名患者特定体质及健康状况所采取的手法;术者对器械和药品种类的选择,也受到手术发生时间、地点等诸多因素的影响。因而相关内容及信息仅供会员参考。如盲目使用网站信息中涉及的治疗手技而发生意外,恕富士胶片及本网站对此不承担任何责任。

推荐内容
-
胰2024/07/27经典超声内镜病例:胰周Castleman病Castleman病(Castleman Disease , CD)1954年首次被报道,又称巨大淋巴结病或血管滤泡淋巴结增生症,可发生于全身各个部位,是一种罕见的淋巴增殖性疾病。据文献报道,70%的CD位于胸部淋巴结,其次是颈部(15%)、腹盆(12%)和腋窝(3%)淋巴结。CD缺乏特异性临床表现及影像学特征,易被误诊。本期和大家探讨一下CD的影像学表现,下面是我们中心最近遇到的两例胰周CD患者。
-
胰2022/03/22经典超声内镜病例:Wirsungocele-腹侧胰管末端囊肿主胰管(main pancreatic duct MPD)在胚胎第8周由背侧胰管(Santorini)和腹侧胰管(Wirsung)融合而成。融合后,Santorini管近侧段多数在胎儿期自发闭锁、消失。亦有约44%的个体,近侧段Santorini管持续开放,形成了副胰管,但管径较小(通常比Wirsung管管径小1毫米)。MPD管径自胰尾到胰头逐渐增粗,边缘光滑,2-3mm左右,其走行在MRCP可表现为为四型:下降型、S型、垂直型及环型(图1)。
-
胰2021/12/06经典超声内镜病例:假肿瘤性胰腺炎作为临床医生,看到以下两张CT图(图1),我想大多数人脑海里快速浮现的诊断便是胰腺癌。然而,有一种慢性胰腺炎,其临床表现及影像学下特征与胰腺癌极其相似,故而被称为假肿瘤性胰腺炎(Pseudotumoral Chronic Pancreatitis PCP)。PCP占慢性胰腺炎的10%~36%,病灶多位于胰头部,亦可称之为节段性慢性胰腺炎,局灶性胰腺炎、炎性肿块、肿块型胰腺炎。国外以慢性酒精中毒为主要原因;国内以胆源性为主,其他原因还包括高血脂、遗传性和自身免疫异常。临床极易与胰腺癌相混淆,但两者的治疗和预后截然不同,如何将其准确辨认成为临床重点和难点。既往文献报道,传统影像学可通过胰腺实质声像、胆胰管变化方式以及其嗜血管和神经特性等多方面特征进行鉴别(图2)。
-
胰2021/09/15经典超声内镜病例:自身免疫性胰腺炎自身免疫性胰腺炎(autoimmune pancreatitis AIP)是由自身免疫介导,以胰腺肿大(弥漫性或局灶性)和胰管不规则狭窄为特征的一种特殊类型的慢性胰腺炎。AIP有两种不同的亚型:1型和2型。1型AIP也被称为淋巴浆细胞硬化性胰腺炎(LPSP),是全身疾病过程的胰腺表现,称为免疫球蛋白G4(IgG4)相关疾病(IgG4-RD);2型AIP也称为特发性导管中心性胰腺炎(IDCP)。其中1型AIP更为常见,好发于亚洲老年男性,多伴有IgG4水平升高,对激素治疗反应好。II型好发于欧美国家,对激素治疗有争议。本文主要介绍I型AIP。两者的详细鉴别见表1。
-
胰2020/12/16经典超声内镜病例:EUS引导下胰腺细针纹身术社会多元化的今天,纹身并不罕见,一些前卫青年甚至将其纹于臀部、乳房等私密处,但很少有人听说纹身在胰腺上吧,这并不是“危言耸听”,最新一期《Endoscopic Ultrasound》上专门介绍如何做好胰腺纹身(EUS-guilding pancreatic tattooing),这究竟是什么样的一项技术,有哪些适应症,今天我们就来聊一聊它。
-
胰2019/05/17经典超声内镜病例:胰腺癌胰腺癌是临床胰腺实性占位中最常见的疾病,2017年美国癌症协会发布的数据显示,美国胰腺癌新发病例数男性列第11位、女性列第8位,居恶性肿瘤死亡率第4位。在我国2015年统计的恶性肿瘤发病率和死亡率中排名第9和第6,病理类型可分为导管腺癌(包括腺鳞癌、胶样癌、肝样腺癌、髓样癌、印戒细胞癌、未分化癌、伴有破骨样巨细胞的未分化癌等特殊亚型)和腺泡细胞癌。