EARLY CANCER DIAGNOSIS AND TREATMENT

*以下内容中所有出现的LCI指联动成像技术(LCI:Linked Color Imaging);BLI指蓝光成像技术(BLI:Blue Light Imaging)
本期讲座,常莹教授分享了2例胃ESD的操作经验(胃窦处病变1例+贲门胃小弯侧近前壁处病变1例),主要从以下几个方面讲解:
- ESD术前诊断
- ESD实际操作演示
*以下内容为部分摘要,完整内容敬请点击视频观看!
ESD术前诊断
第一例病变为胃窦处病变。常莹教授在ESD术前对该病变进行了精查。白光下病变呈略微隆起,中央区域呈凹陷的形状;LCI模式下可见病变中央区域略微发黄;BLI模式下病变中央区域呈深茶色。放大观察下病变边界线清晰,边界线内外的微血管和微结构存在显著差异。因此诊断该病变为存在边界线的,微血管和微结构呈不规则的肿瘤性病变。此外该病变为小于2cm,柔韧性较好的黏膜内病变,符合ESD绝对适应证,所以决定对该病变行ESD治疗。
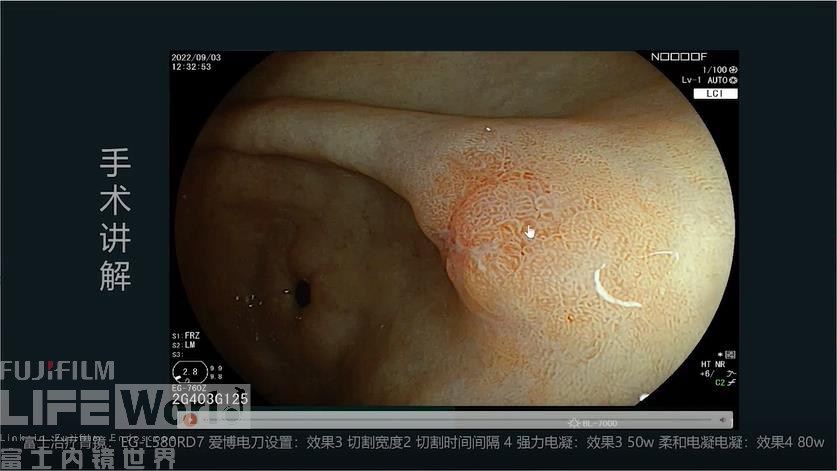
ESD实际操作演示
常教授按照ESD实际的操作步骤,详细地介绍了胃ESD的各个操作步骤和需注意的细节。使用的治疗镜为富士胶片公司的EG-L580RD7,详细手术细节请点击视频观看
① 标记:使用强力电凝或快速电凝模式进行标记,两个标记点之间间隔1个刀头的距离,便于黏膜切开时寻找标记点。建议对病变口侧进行双标,便于术后病理复原。
② 黏膜下注射:第一针需充分注射,第二针建议注射在第一针的边缘,便于针尖插入黏膜下层,且不会过深。若注射隆起的病变中央存在凹陷,应补充注射,使病变的整体形状注射成一个完整的平台,便于后续的黏膜切开。
③ 黏膜切开:第一刀建议切到黏膜下层,将刀头埋入黏膜下层,且刀身挂在黏膜上进行切开,刀头建议略微抬起,避免损伤黏膜下的深层血管。第一刀切完后,使用电凝模式进行修边,能够充分暴露黏膜下层。之后继续进行黏膜切开,完成病变的环周切开。
④ 预处理血管:可采取两种方式,第一种为收回刀头对小血管电凝;第二种为伸出刀头,定住刀头对稍大的血管反复电凝,直到血管完全发白。
⑤ 黏膜下剥离:剥离位置为黏膜下层下三分之一处。针对胃部非较大的病变,建议先剥离病变两侧,再剥离中间,可使黏膜下层自然地往中央区域聚拢,能够长时间地保持中央区域的黏膜下层隆起。剥离时应始终保持刀头可见,明确刀头切割的纤维,以确保安全性。此外对于靠近肌层的纤维,可将刀头插入纤维后勾起回拉,远离肌层进行剥离。
⑥ 止血:出血时若出血量不大,可将透明帽压在组织上,寻找出血点进行强力电凝。应保持刀头固定,直到血管完全发白。若遇到大血管,应及时使用止血钳,否则血管缩回固有肌层后将很难找到。
⑦ 创面清理:使用止血钳对已经被凝断的血管进行柔和电凝,避免迟发性出血的发生。使用止血钳时建议夹起血管,远离肌层后电凝。对于之前剥离时反复电凝的血管应重点处理。
以上为第一例ESD(胃窦处病变)的全部操作细节,第二例ESD(贲门胃小弯侧近前壁处病变)同样精彩,详细手术细节请点击视频观看。
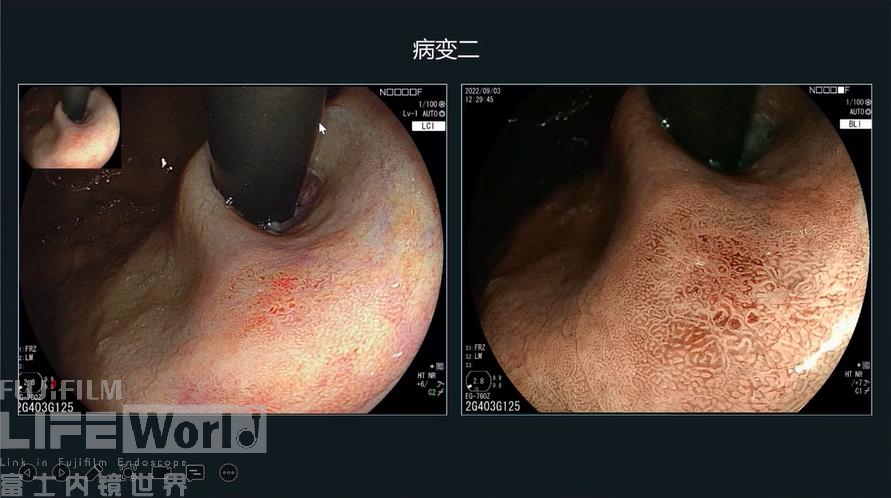
【贲门胃小弯侧近前壁处病变】