经典超声内镜病例:胰周Castleman病
Castleman病(Castleman Disease , CD)1954年首次被报道,又称巨大淋巴结病或血管滤泡淋巴结增生症,可发生于全身各个部位,是一种罕见的淋巴增殖性疾病。据文献报道,70%的CD位于胸部淋巴结,其次是颈部(15%)、腹盆(12%)和腋窝(3%)淋巴结。CD缺乏特异性临床表现及影像学特征,易被误诊。本期和大家探讨一下CD的影像学表现,下面是我们中心最近遇到的两例胰周CD患者。
Castleman病(Castleman Disease , CD)1954年首次被报道,又称巨大淋巴结病或血管滤泡淋巴结增生症,可发生于全身各个部位,是一种罕见的淋巴增殖性疾病。据文献报道,70%的CD位于胸部淋巴结,其次是颈部(15%)、腹盆(12%)和腋窝(3%)淋巴结。CD缺乏特异性临床表现及影像学特征,易被误诊。本期和大家探讨一下CD的影像学表现,下面是我们中心最近遇到的两例胰周CD患者。
主胰管(main pancreatic duct MPD)在胚胎第8周由背侧胰管(Santorini)和腹侧胰管(Wirsung)融合而成。融合后,Santorini管近侧段多数在胎儿期自发闭锁、消失。亦有约44%的个体,近侧段Santorini管持续开放,形成了副胰管,但管径较小(通常比Wirsung管管径小1毫米)。MPD管径自胰尾到胰头逐渐增粗,边缘光滑,2-3mm左右,其走行在MRCP可表现为为四型:下降型、S型、垂直型及环型(图1)。
作为临床医生,看到以下两张CT图(图1),我想大多数人脑海里快速浮现的诊断便是胰腺癌。然而,有一种慢性胰腺炎,其临床表现及影像学下特征与胰腺癌极其相似,故而被称为假肿瘤性胰腺炎(Pseudotumoral Chronic Pancreatitis PCP)。PCP占慢性胰腺炎的10%~36%,病灶多位于胰头部,亦可称之为节段性慢性胰腺炎,局灶性胰腺炎、炎性肿块、肿块型胰腺炎。国外以慢性酒精中毒为主要原因;国内以胆源性为主,其他原因还包括高血脂、遗传性和自身免疫异常。临床极易与胰腺癌相混淆,但两者的治疗和预后截然不同,如何将其准确辨认成为临床重点和难点。既往文献报道,传统影像学可通过胰腺实质声像、胆胰管变化方式以及其嗜血管和神经特性等多方面特征进行鉴别(图2)。
自身免疫性胰腺炎(autoimmune pancreatitis AIP)是由自身免疫介导,以胰腺肿大(弥漫性或局灶性)和胰管不规则狭窄为特征的一种特殊类型的慢性胰腺炎。AIP有两种不同的亚型:1型和2型。1型AIP也被称为淋巴浆细胞硬化性胰腺炎(LPSP),是全身疾病过程的胰腺表现,称为免疫球蛋白G4(IgG4)相关疾病(IgG4-RD);2型AIP也称为特发性导管中心性胰腺炎(IDCP)。其中1型AIP更为常见,好发于亚洲老年男性,多伴有IgG4水平升高,对激素治疗反应好。II型好发于欧美国家,对激素治疗有争议。本文主要介绍I型AIP。两者的详细鉴别见表1。
随着多模态成像技术的广泛应用,胰腺病灶的发现率逐年增高,既往的少见病变也报道的越来越频繁。胰腺肿瘤中,85%为上皮源性肿瘤(腺癌等),除此,还有1-2%的来源于间叶组织,这些间叶来源病变成份多样、良恶兼有(图1)。日益增多的胰腺“少见病”无疑对EUS术者提出更高的要求,本期分享给大家的是并不少见的“少见病”-----胰腺脂肪性病变
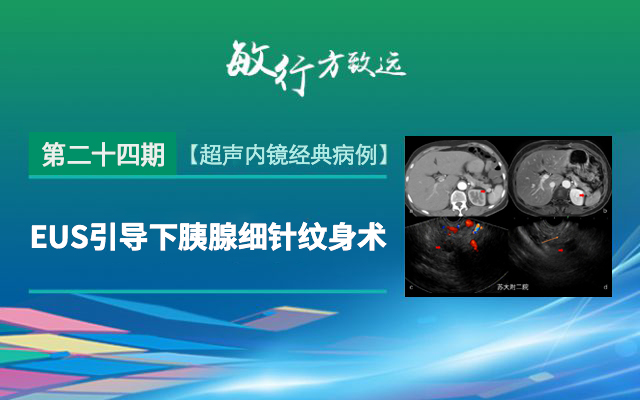
社会多元化的今天,纹身并不罕见,一些前卫青年甚至将其纹于臀部、乳房等私密处,但很少有人听说纹身在胰腺上吧,这并不是“危言耸听”,最新一期《Endoscopic Ultrasound》上专门介绍如何做好胰腺纹身(EUS-guilding pancreatic tattooing),这究竟是什么样的一项技术,有哪些适应症,今天我们就来聊一聊它。
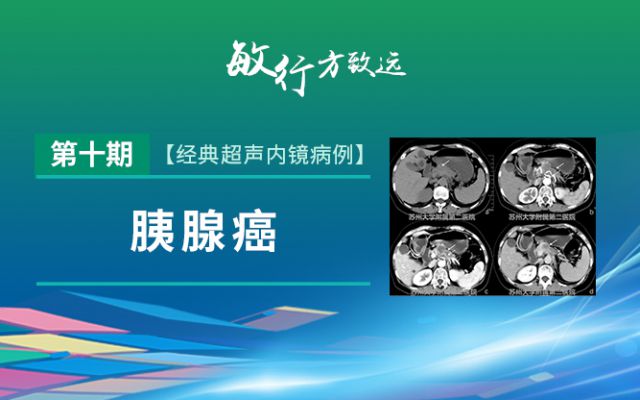
胰腺癌是临床胰腺实性占位中最常见的疾病,2017年美国癌症协会发布的数据显示,美国胰腺癌新发病例数男性列第11位、女性列第8位,居恶性肿瘤死亡率第4位。在我国2015年统计的恶性肿瘤发病率和死亡率中排名第9和第6,病理类型可分为导管腺癌(包括腺鳞癌、胶样癌、肝样腺癌、髓样癌、印戒细胞癌、未分化癌、伴有破骨样巨细胞的未分化癌等特殊亚型)和腺泡细胞癌。

2018年岁末超声内镜检查中发现了两例少见胰腺肿瘤,一例为胰腺实性假乳头状瘤,正如我们前几期微信文章中讲述的那样同样发生在23岁的青年轻女性患者;另一例为胰腺神经内分泌肿瘤,故此次与大家分享该肿瘤的超声内镜影像学特点。